Kurzajki, znane również jako brodawki, są powszechnym problemem skórnym, który dotyka ludzi w każdym wieku. Ich pojawienie się na skórze może być nie tylko estetycznie niepokojące, ale również przyczyniać się do dyskomfortu i bólu, zwłaszcza gdy zlokalizowane są w miejscach narażonych na ucisk czy tarcie. Aby skutecznie radzić sobie z tym problemem i zapobiegać nawrotom, kluczowe jest zrozumienie mechanizmu ich powstawania. Główną przyczyną kurzajek jest infekcja wirusowa, a konkretnie zakażenie wirusem brodawczaka ludzkiego, znanym pod skrótem HPV (ang. Human Papillomavirus).
Wirus HPV istnieje w kilkuset różnych typach, a każdy z nich ma tendencję do atakowania określonych obszarów skóry lub błon śluzowych. Nie wszystkie typy wirusa HPV prowadzą do powstania brodawek skórnych; niektóre mogą być odpowiedzialne za inne schorzenia. Te typy wirusa, które wywołują kurzajki, są niezwykle rozpowszechnione w środowisku i mogą przetrwać na różnych powierzchniach przez pewien czas. Wnikają one do organizmu poprzez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Nawet niewielkie, niewidoczne gołym okiem ranki stanowią bramę dla wirusa.
Po wniknięciu do komórek naskórka, wirus HPV zaczyna się namnażać i powoduje nieprawidłowy wzrost komórek. Ten nadmierny rozrost komórkowy manifestuje się jako charakterystyczna, wyniosła zmiana skórna, którą potocznie nazywamy kurzajką. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej zmiany, może być bardzo zmienny. U niektórych osób kurzajki pojawiają się już po kilku tygodniach, podczas gdy u innych może to potrwać nawet kilka miesięcy. Czas ten zależy od wielu czynników, w tym od ogólnej kondycji układu odpornościowego danej osoby oraz od konkretnego typu wirusa, który wywołał infekcję.
W jakich okolicznościach dochodzi do zakażenia wirusem HPV
Zakażenie wirusem HPV, prowadzące do powstania kurzajek, może nastąpić w bardzo różnych okolicznościach, co czyni je schorzeniem niezwykle łatwym do przeniesienia. Kluczowym czynnikiem jest bezpośredni kontakt z osobą zarażoną lub z przedmiotami, na których wirus przetrwał. Miejsca o zwiększonej wilgotności i cieple, takie jak baseny, sauny, szatnie czy aquaparki, stanowią idealne środowisko dla wirusa HPV. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia, ponieważ skóra stóp jest wtedy bezpośrednio narażona na kontakt z wirusami obecnymi na podłożu.
Dotykanie powierzchni, które miały kontakt z zainfekowaną skórą, również może prowadzić do przeniesienia wirusa. Może to być na przykład klamka w publicznej łazience, ręcznik osoby chorej, czy nawet sprzęt sportowy używany przez wiele osób. Wirus może się również przenosić poprzez drobne skaleczenia czy otarcia na skórze. Jeśli osoba z kurzajkami dotknie swojej zmiany, a następnie dotknie innej części ciała lub innej osoby, może spowodować dalsze rozprzestrzenianie się wirusa. Warto zaznaczyć, że osoba zakażona wirusem HPV może nie mieć widocznych objawów, ale mimo to być źródłem infekcji dla innych.
Często dochodzi do samoinokulacji, czyli przenoszenia wirusa z jednej części ciała na drugą przez tę samą osobę. Na przykład, jeśli ktoś ma kurzajkę na dłoni i niechcący ją podrapie, może przenieść wirusa na inne palce, twarz czy inne obszary skóry. Dzieci, ze względu na swoją naturalną skłonność do eksploracji i częstszy kontakt ze środowiskiem, są szczególnie narażone na zakażenie. Ich układ odpornościowy może być również mniej rozwinięty, co utrudnia skuteczne zwalczanie wirusa. Dlatego obserwuje się zwiększoną częstość występowania kurzajek w wieku szkolnym i przedszkolnym.
Jakie są główne czynniki sprzyjające powstawaniu kurzajek
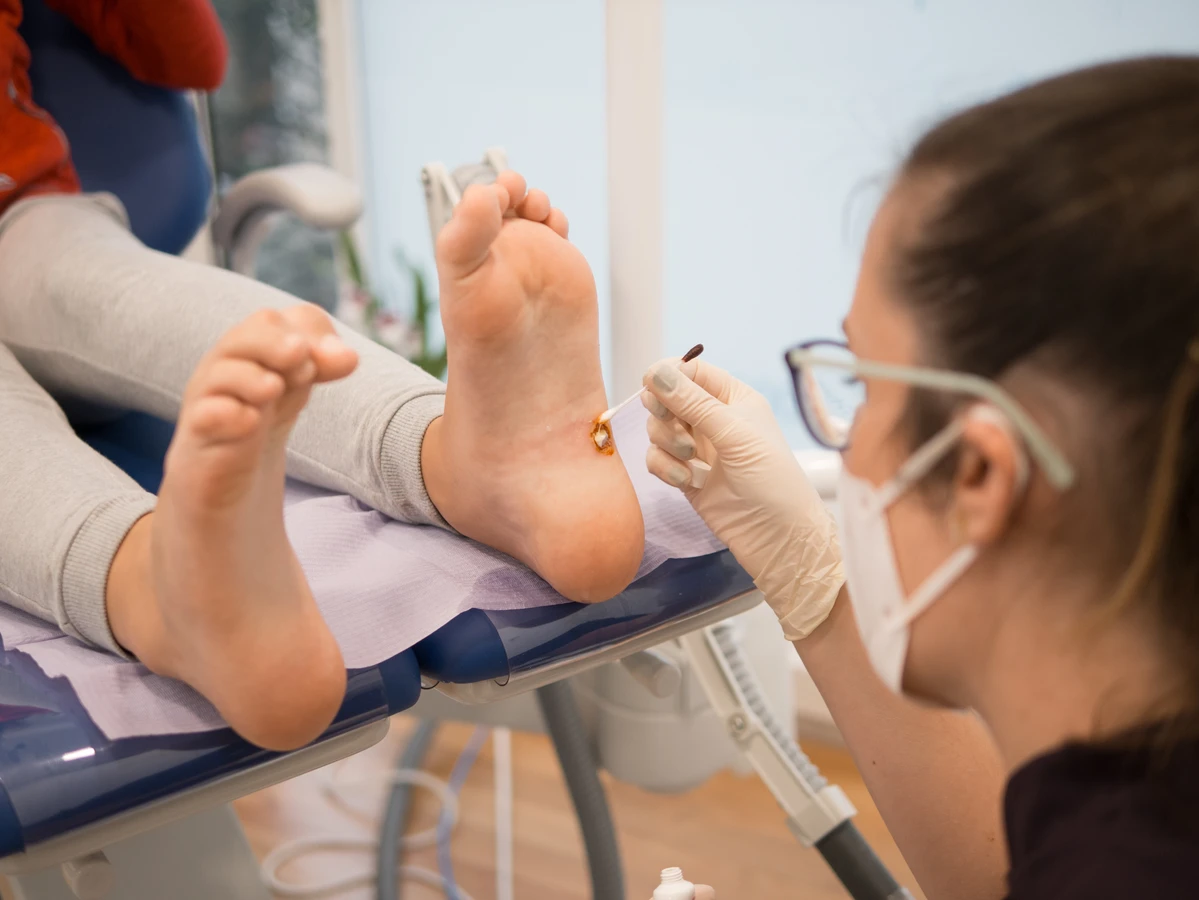
Uszkodzenia skóry, nawet te niewielkie i pozornie niegroźne, stanowią otwartą drogę dla wirusa. Sucha, popękana skóra, na przykład na stopach, jest bardziej podatna na wnikanie patogenów. Podobnie, skaleczenia, otarcia, zadrapania czy ukąszenia owadów mogą stanowić miejsca, w których wirus HPV łatwiej się zagnieździ. Dlatego tak ważne jest odpowiednie nawilżanie skóry i szybkie opatrywanie wszelkich urazów.
Kontakt z wirusem w miejscach publicznych o dużej wilgotności i cieple, jak już wspomniano, jest kolejnym kluczowym czynnikiem. Baseny, sauny, siłownie, a także publiczne prysznice i szatnie to miejsca, gdzie wirus HPV może przetrwać na wilgotnych powierzchniach i łatwo przenieść się na skórę. Noszenie obuwia ochronnego w takich miejscach jest podstawową formą profilaktyki.
Dodatkowo, niektóre rodzaje aktywności mogą zwiększać ryzyko. Na przykład, osoby regularnie korzystające z siłowni, gdzie często dotyka się współdzielonych urządzeń i chodzi boso po podłodze, są bardziej narażone. Podobnie, osoby pracujące w zawodach wymagających długotrwałego kontaktu z wodą (np. pracownicy gastronomii, osoby sprzątające) mogą mieć skórę bardziej podatną na uszkodzenia i infekcje.
Jakie są różne rodzaje kurzajek wywoływane przez wirusy
Wirusy HPV, które powodują powstawanie kurzajek, mogą manifestować się na skórze w postaci różnych typów brodawek, różniących się wyglądem, lokalizacją i często sposobem leczenia. Każdy z tych typów jest wywoływany przez specyficzne podtypy wirusa HPV, choć zdarza się, że jeden rodzaj wirusa może wywołać kilka różnych zmian. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i terapii.
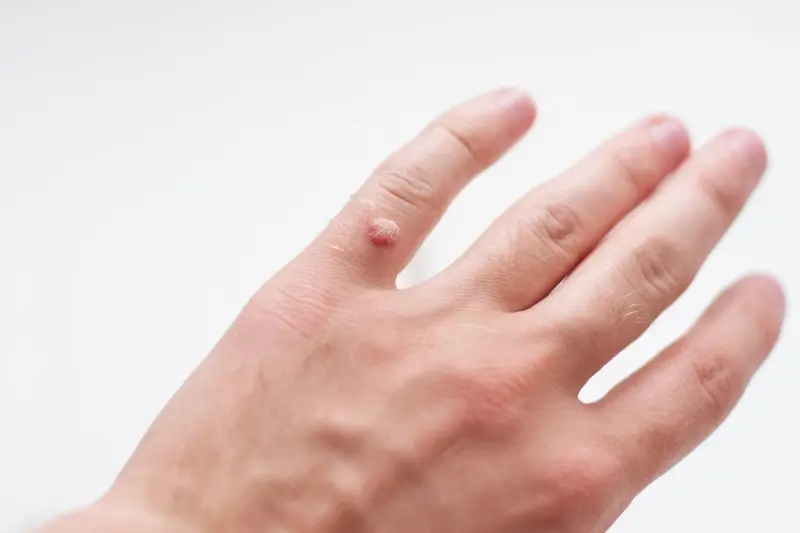
Najczęściej spotykanym rodzajem są tak zwane kurzajki zwykłe (verrucae vulgaris). Pojawiają się one zazwyczaj na dłoniach, palcach i łokciach. Mają charakterystyczny, szorstki i nierówny wierzch, często o grudkowatej powierzchni. Mogą być pojedyncze lub występować w skupiskach. Czasami można zaobserwować drobne, czarne punkciki na powierzchni kurzajki, które są zatkanymi naczyniami krwionośnymi.
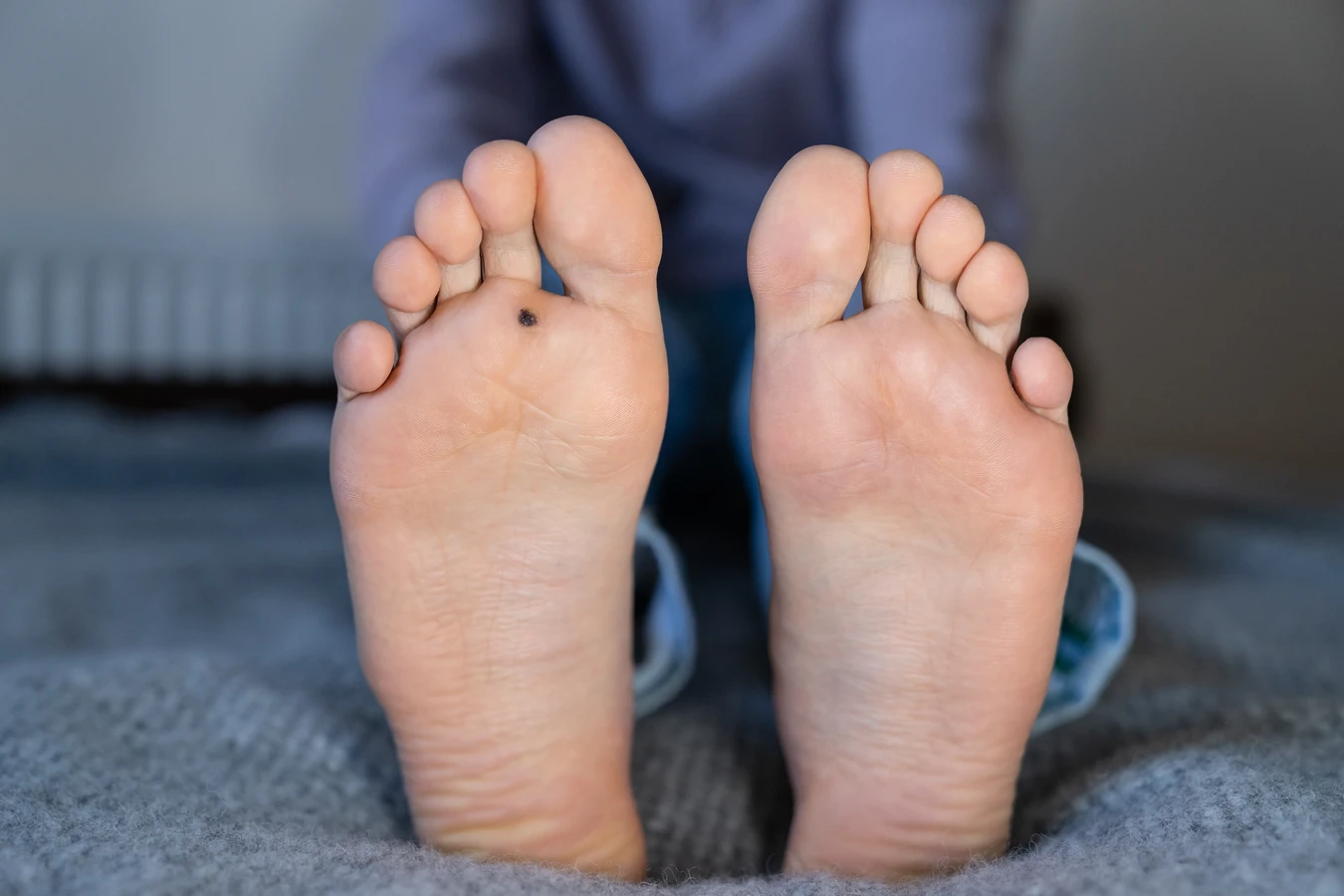
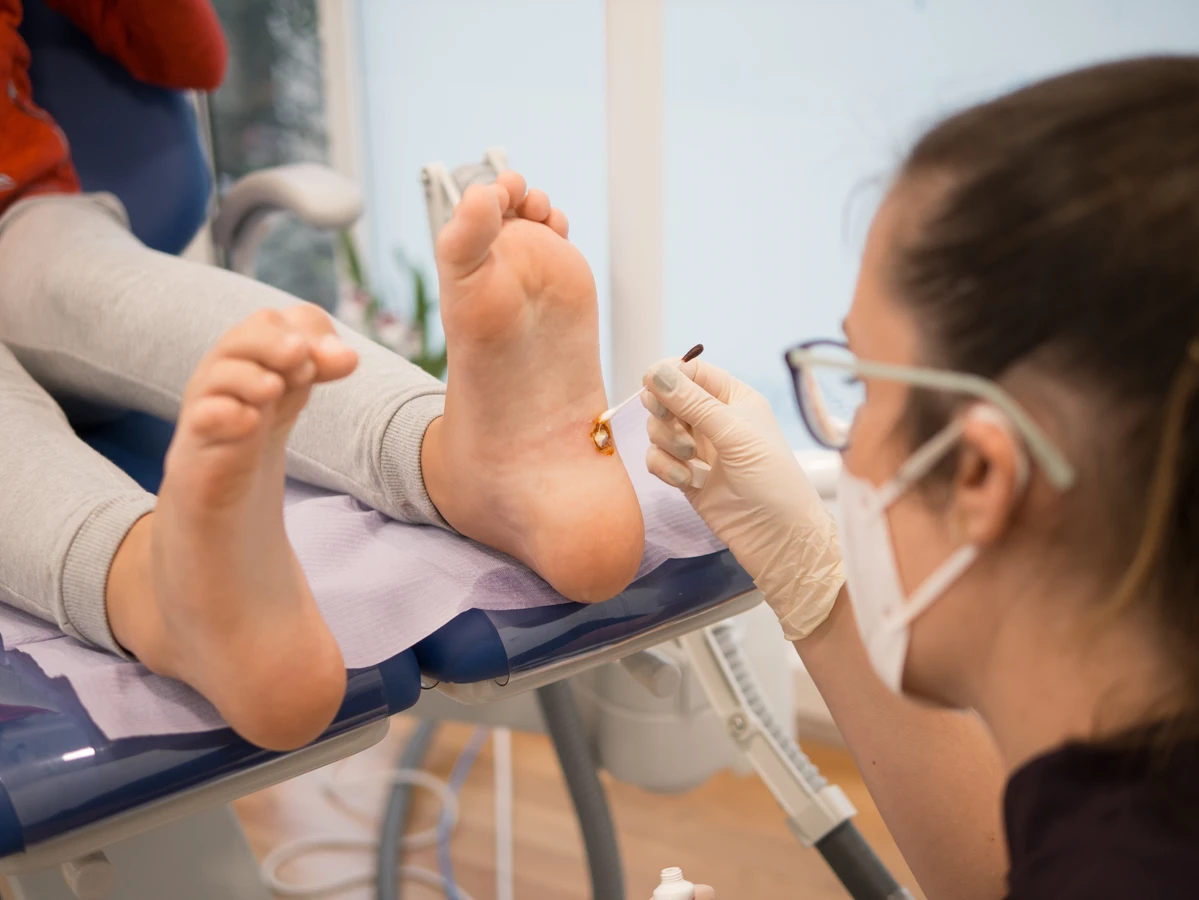
Kurzajki na stopach, nazywane brodawkami podeszwowymi (verrucae plantaris), są bardziej bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Często mają gęstą, zrogowaciałą warstwę na wierzchu, a ich charakterystyczne czarne punkciki są bardziej widoczne. Mogą być bardzo trudne do odróżnienia od odcisków czy modzeli, dlatego często wymagają konsultacji lekarskiej.
Kurzajki płaskie (verrucae planae) są mniejsze, bardziej gładkie i płaskie, zazwyczaj lekko wyniesione ponad powierzchnię skóry. Najczęściej występują na twarzy, szyi, dłoniach i nadgarstkach. Mają zazwyczaj kolor skóry lub są lekko brązowe. Mogą pojawiać się w większych grupach, tworząc linie lub skupiska, co jest często wynikiem samoinokulacji.
Kurzajki nitkowate, zwane również palczastymi (verrucae filiformes), charakteryzują się długim, cienkim i nitkowatym kształtem. Najczęściej pojawiają się na twarzy, w okolicach nosa, ust i oczu. Są one bardziej podatne na uszkodzenia i mogą być nieestetyczne.
Wreszcie, brodawki mozaikowe to skupiska wielu małych brodawek, które zlewają się ze sobą, tworząc większą, często bolesną zmianę. Zazwyczaj pojawiają się na dłoniach i stopach.
Od czego jeszcze mogą być kurzajki oprócz wirusa HPV
Chociaż wirus HPV jest zdecydowanie najczęstszą przyczyną powstawania kurzajek, warto zaznaczyć, że w medycynie termin „kurzajka” bywa czasami używany potocznie do określenia innych zmian skórnych o podobnym wyglądzie. W takich sytuacjach, jeśli zmiany nie reagują na standardowe leczenie kurzajek lub mają nietypowy charakter, lekarz może podejrzewać inną przyczynę. Niemniej jednak, z medycznego punktu widzenia, tradycyjne kurzajki są wywoływane wyłącznie przez wirusy brodawczaka ludzkiego.
Jednakże, istnieją inne schorzenia skórne, które mogą naśladować kurzajki. Jednym z nich jest łagodny rozrost gruczołów łojowych, znany jako gruczolak łojowy (sebaceous hyperplasia). Zmiany te są zazwyczaj żółtawe, mają charakterystyczne wgłębienie w środku i powstają na skórze bogatej w gruczoły łojowe, jak twarz. W odróżnieniu od kurzajek, nie są one zakaźne.
Innym schorzeniem, które może być mylone z kurzajkami, jest mięczak zakaźny (molluscum contagiosum). Jest to infekcja wirusowa wywoływana przez wirusa z rodziny pokswirusów. Zmiany w mięczaku zakaźnym mają zazwyczaj perłowy połysk i charakterystyczne wgłębienie na szczycie (tzw. pępkowate wpuklenie). Mięczak zakaźny jest również zakaźny, ale jest wywoływany przez inny rodzaj wirusa niż HPV.
Niewielkie brodawki łojotokowe (seborrheic keratoses) to łagodne zmiany skórne, które mogą pojawiać się w różnym wieku, najczęściej u osób starszych. Zazwyczaj mają wygląd brodawki o woskowatej lub łuskowatej powierzchni i mogą mieć różne odcienie, od jasnobrązowego do czarnego. Nie są one związane z wirusem HPV i nie są zakaźne.
W rzadkich przypadkach, zmiany przypominające kurzajki mogą być oznaką innych, poważniejszych schorzeń skórnych, w tym zmian przednowotworowych lub nowotworowych. Dlatego tak istotne jest, aby wszelkie nowe, nietypowe lub szybko rozrastające się zmiany skórne były konsultowane z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Jak chronić siebie i innych przed zakażeniem wirusem HPV
Zapobieganie zakażeniu wirusem HPV, które prowadzi do powstawania kurzajek, opiera się głównie na unikaniu bezpośredniego kontaktu z wirusem oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Podstawową zasadą jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusami jest zwiększone. W salach gimnastycznych, na basenach czy w saunach zawsze należy nosić klapki lub inne obuwie ochronne, aby uniknąć kontaktu stóp z potencjalnie zainfekowanym podłożem.
Ważne jest również, aby unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie. Wirus HPV może przetrwać na powierzchniach przedmiotów, które miały kontakt z zainfekowaną skórą, dlatego ostrożność w tym zakresie jest uzasadniona. Jeśli ktoś z domowników ma kurzajki, należy zachęcić go do stosowania odpowiednich metod leczenia i unikania dotykania zmian, aby zapobiec rozprzestrzenianiu się wirusa na inne osoby lub inne części ciała.
Dbanie o dobrą kondycję układu odpornościowego jest kluczowe. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wzmacniają naturalne zdolności organizmu do zwalczania infekcji. Silny układ odpornościowy jest w stanie skuteczniej powstrzymać rozwój wirusa HPV, nawet jeśli dojdzie do kontaktu.
Warto również pamiętać o regularnym nawilżaniu skóry, zwłaszcza dłoni i stóp. Zdrowa, nieuszkodzona skóra stanowi lepszą barierę ochronną przed wnikaniem wirusów. Szybkie opatrywanie wszelkich skaleczeń, otarć i pęknięć skóry również zapobiega dostaniu się wirusa do organizmu. W przypadku osób, które mają skłonność do kurzajek lub pracują w zawodach o zwiększonym ryzyku (np. fizjoterapeuci, masażyści), warto rozważyć profilaktyczne stosowanie preparatów ochronnych na skórę.