Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się na różnych częściach ciała, od dłoni i stóp po okolice intymne. Choć zazwyczaj są niegroźne, mogą powodować dyskomfort, ból, a także stanowić problem estetyczny. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia. Podstawową przyczyną ich powstawania jest infekcja wirusowa, wywołana przez wirus brodawczaka ludzkiego (HPV).
Istnieje ponad sto typów wirusa HPV, a każdy z nich może powodować powstawanie brodawek w różnych lokalizacjach i o odmiennych cechach. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania typowych kurzajek. Inne mogą atakować błony śluzowe, prowadząc do powstawania brodawek płciowych. Co istotne, wirus HPV jest wysoce zaraźliwy. Może przenosić się przez bezpośredni kontakt skóra do skóry z osobą zakażoną, a także poprzez pośredni kontakt z zainfekowanymi powierzchniami, takimi jak podłogi w miejscach publicznych (np. baseny, siłownie) czy wspólne ręczniki.
Wirus HPV najczęściej wnika do organizmu poprzez drobne skaleczenia, otarcia naskórka lub pęknięcia skóry. Bariera ochronna naskórka zostaje przerwana, co ułatwia wirusowi przedostanie się do komórek skóry i wywołanie ich nieprawidłowego namnażania. Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie osoba może nie zdawać sobie sprawy z obecności wirusa, a mimo to być potencjalnie źródłem zakażenia dla innych.
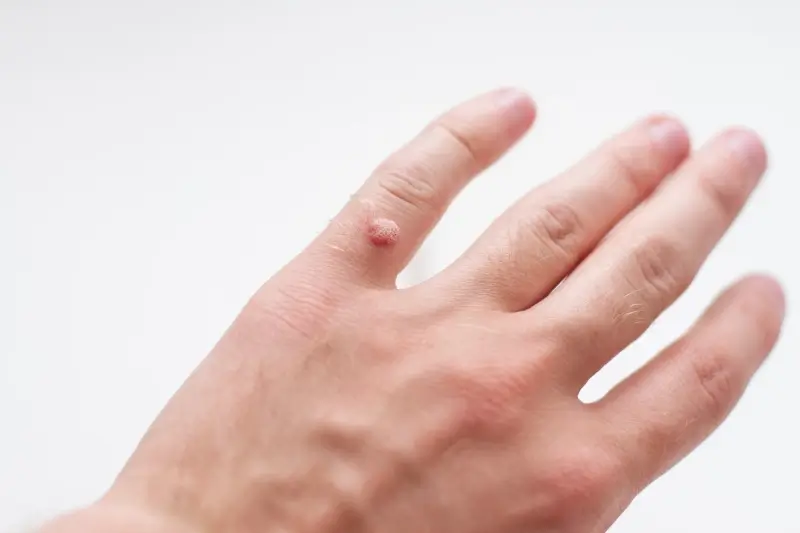
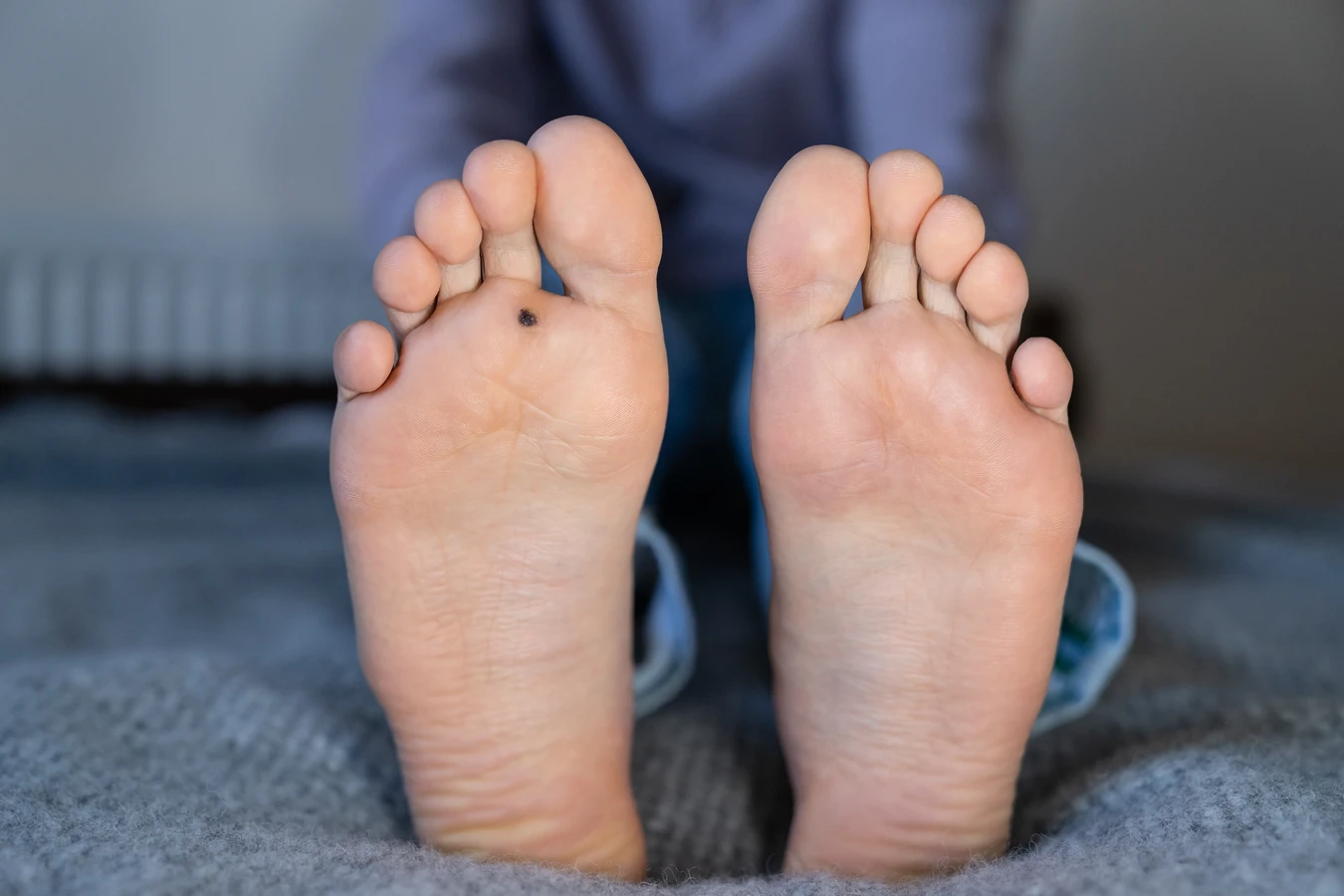
Rozpoznanie kurzajki zazwyczaj nie stanowi większego problemu. Typowa kurzajka ma szorstką, nierówną powierzchnię, często z widocznymi czarnymi kropkami, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach. Brodawki na stopach, znane jako kurzajki podeszwowe, mogą być płaskie i bolesne podczas chodzenia ze względu na nacisk wywierany przez ciężar ciała. Brodawki na dłoniach często mają bardziej wypukły kształt. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, które mogą wymagać innego podejścia diagnostycznego i terapeutycznego. W przypadku wątpliwości, konsultacja z lekarzem dermatologiem jest zawsze najlepszym rozwiązaniem.
Wirus HPV przyczyna powstania kurzajek jakie są drogi zakażenia
Zasadniczą przyczyną powstawania kurzajek jest infekcja wywołana przez wirusa brodawczaka ludzkiego, czyli HPV. Jak wspomniano wcześniej, istnieje wiele typów tego wirusa, a ich specyficzność determinuje lokalizację oraz charakterystykę powstających zmian skórnych. Kluczowe jest zrozumienie, w jaki sposób dochodzi do zakażenia wirusem HPV, aby móc skuteczniej chronić siebie i swoich bliskich. Drogi zakażenia są różnorodne, co sprawia, że wirus jest tak powszechny.
Najczęstszą drogą transmisji wirusa jest bezpośredni kontakt z zakażoną skórą. Oznacza to, że dotknięcie kurzajki u innej osoby, nawet przez krótką chwilę, może doprowadzić do przeniesienia wirusa. Dotyczy to zarówno kontaktów osobistych, jak i sytuacji, gdy wirus znajduje się na przedmiotach używanych przez osobę zakażoną. Szczególnie narażone są miejsca, gdzie skóra jest wilgotna i ciepła, co sprzyja namnażaniu się wirusa. Dlatego tak często do zakażeń dochodzi na basenach, w saunach, na siłowniach czy w szatniach, gdzie wiele osób korzysta ze wspólnych przestrzeni i przedmiotów.
Wirus HPV może przetrwać na powierzchniach przez pewien czas, co stanowi drogę pośredniego zakażenia. Dotknięcie ręcznika, obuwia, podłogi czy klamki, na których znajduje się wirus, a następnie przeniesienie go na własną skórę, może skutkować infekcją. Szczególnie niebezpieczne są miejsca z uszkodzoną skórą. Drobne skaleczenia, zadrapania, otarcia, a nawet suchość skóry mogą stanowić „wrota” dla wirusa. Dlatego osoby z problemami skórnymi, takimi jak atopowe zapalenie skóry, czy osoby pracujące fizycznie, narażone na częste mikrourazy dłoni, są bardziej podatne na zakażenie.
Warto również wspomnieć o możliwości autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Osoba z kurzajką na dłoni, która ją drapie lub dotyka, może nieświadomie przenieść wirusa na inne obszary skóry, co prowadzi do pojawienia się nowych brodawek. W przypadku brodawek płciowych, zakażenie następuje głównie drogą płciową, choć możliwe jest również przeniesienie wirusa na inne części ciała poprzez kontakt.
Pewne grupy osób są bardziej narażone na zakażenie wirusem HPV i rozwój kurzajek. Należą do nich dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, a także osoby z obniżoną odpornością, na przykład z powodu chorób autoimmunologicznych, przyjmowania leków immunosupresyjnych czy infekcji wirusem HIV. Należy pamiętać, że obecność wirusa HPV w organizmie nie zawsze musi prowadzić do powstania widocznych kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie radzi sobie z infekcją, nie dopuszczając do rozwoju brodawek.
Czynniki sprzyjające rozwojowi kurzajek jakie są grupy ryzyka
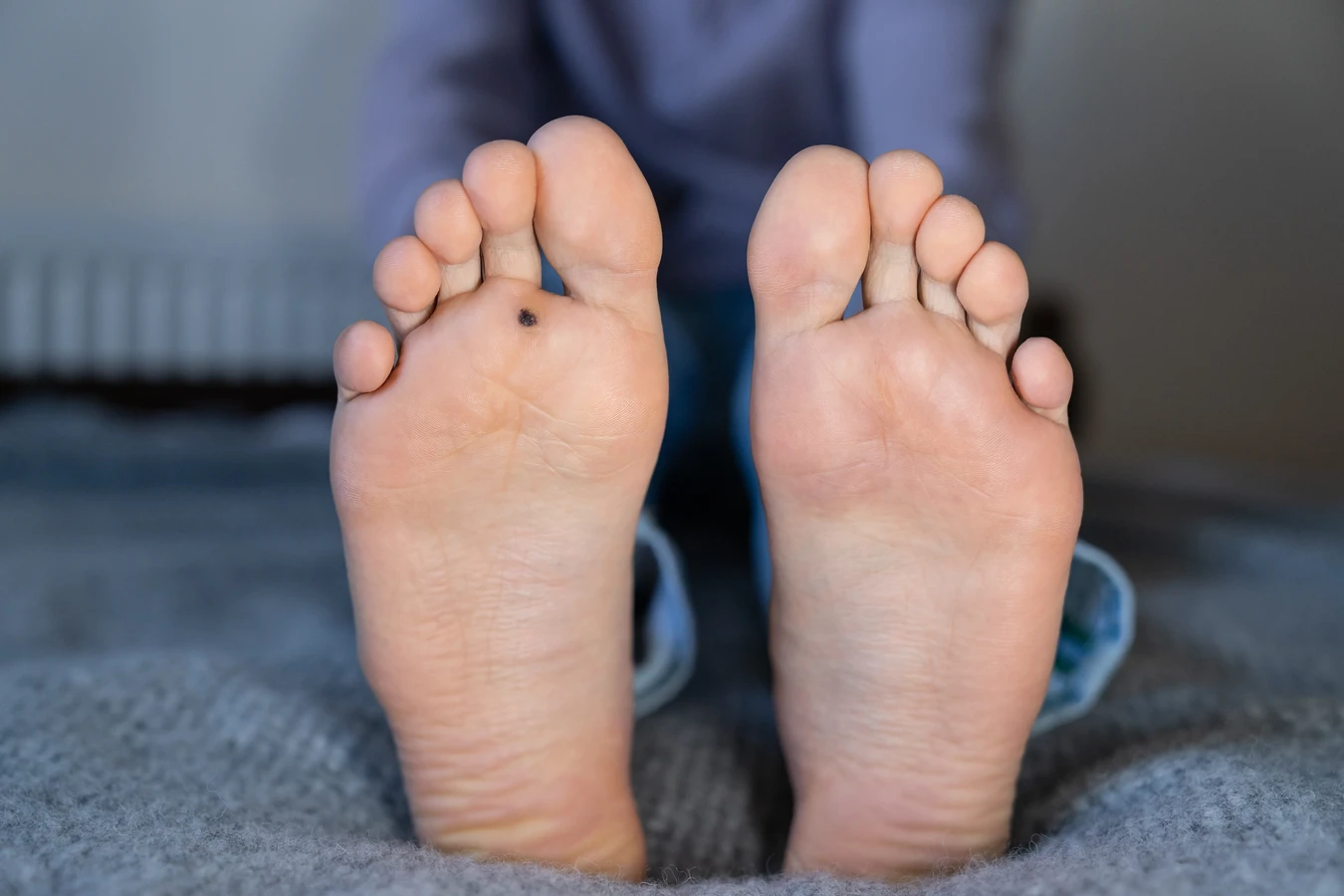
Jednym z najważniejszych czynników jest ogólny stan układu odpornościowego. Silny i sprawnie działający system immunologiczny jest w stanie skutecznie zwalczać wirusy, w tym HPV, zanim zdążą one wywołać jakiekolwiek objawy. Wszelkie stany osłabiające odporność mogą sprzyjać rozwojowi kurzajek. Należą do nich przewlekły stres, niedobory żywieniowe, niedostateczna ilość snu, a także choroby przewlekłe, takie jak cukrzyca czy choroby autoimmunologiczne. Osoby przyjmujące leki immunosupresyjne, na przykład po przeszczepach narządów, również znajdują się w grupie podwyższonego ryzyka.
Wiek odgrywa pewną rolę. Dzieci i młodzież są bardziej podatne na zakażenie wirusem HPV i rozwój kurzajek. Ich układ odpornościowy jest wciąż w fazie rozwoju, a ponadto często mają większy kontakt z różnymi patogenami w środowisku szkolnym czy podczas zabaw na świeżym powietrzu. Osoby starsze również mogą mieć obniżoną odporność, co zwiększa ich podatność.
Stan skóry ma niebagatelne znaczenie. Uszkodzona, sucha, popękana skóra stanowi łatwą bramę dla wirusa HPV. Dlatego osoby, które często narażają swoje dłonie na działanie wody, detergentów lub pracują fizycznie, mogą być bardziej podatne. Wszelkiego rodzaju skaleczenia, otarcia, zadrapania, a nawet ukąszenia owadów, mogą stanowić miejsce wniknięcia wirusa. Częste moczenie skóry, na przykład przez długie kąpiele lub pracę w wilgotnym środowisku, może osłabiać jej barierę ochronną.
Środowisko, w którym przebywamy, ma również wpływ. Miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, spa, siłownie czy szatnie, są idealnym środowiskiem do przetrwania i rozprzestrzeniania się wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, zwłaszcza na stopach. Wspólne korzystanie z ręczników, obuwia czy innych przedmiotów higienicznych również sprzyja transmisji wirusa.
Warto również zwrócić uwagę na sam fakt posiadania już istniejących kurzajek. Osoba z brodawkami jest aktywnym źródłem zakażenia i może nieświadomie przenosić wirusa na inne części swojego ciała (autoinokulacja) lub na inne osoby. Zaniedbanie leczenia istniejących zmian może prowadzić do ich rozsiewu i trudności w eradykacji infekcji.
Podsumowując, główne grupy ryzyka rozwoju kurzajek obejmują:
- Dzieci i młodzież
- Osoby z osłabionym układem odpornościowym (np. z powodu chorób, stresu, niedoborów)
- Osoby pracujące fizycznie, narażone na uszkodzenia skóry
- Osoby często korzystające z miejsc publicznych o podwyższonej wilgotności (baseny, siłownie)
- Osoby z problemami skórnymi, takimi jak suchość czy pęknięcia naskórka
- Osoby, które już mają kurzajki
Leczenie kurzajek jakie metody są dostępne i skuteczne
Gdy już wiemy, od czego biorą się kurzajki i jakie czynniki sprzyjają ich rozwojowi, naturalnie pojawia się pytanie o skuteczne metody leczenia. Na szczęście medycyna oferuje szeroki wachlarz rozwiązań, od domowych sposobów po zaawansowane procedury medyczne. Wybór metody zależy od rodzaju, lokalizacji, liczby kurzajek oraz indywidualnej tolerancji pacjenta.
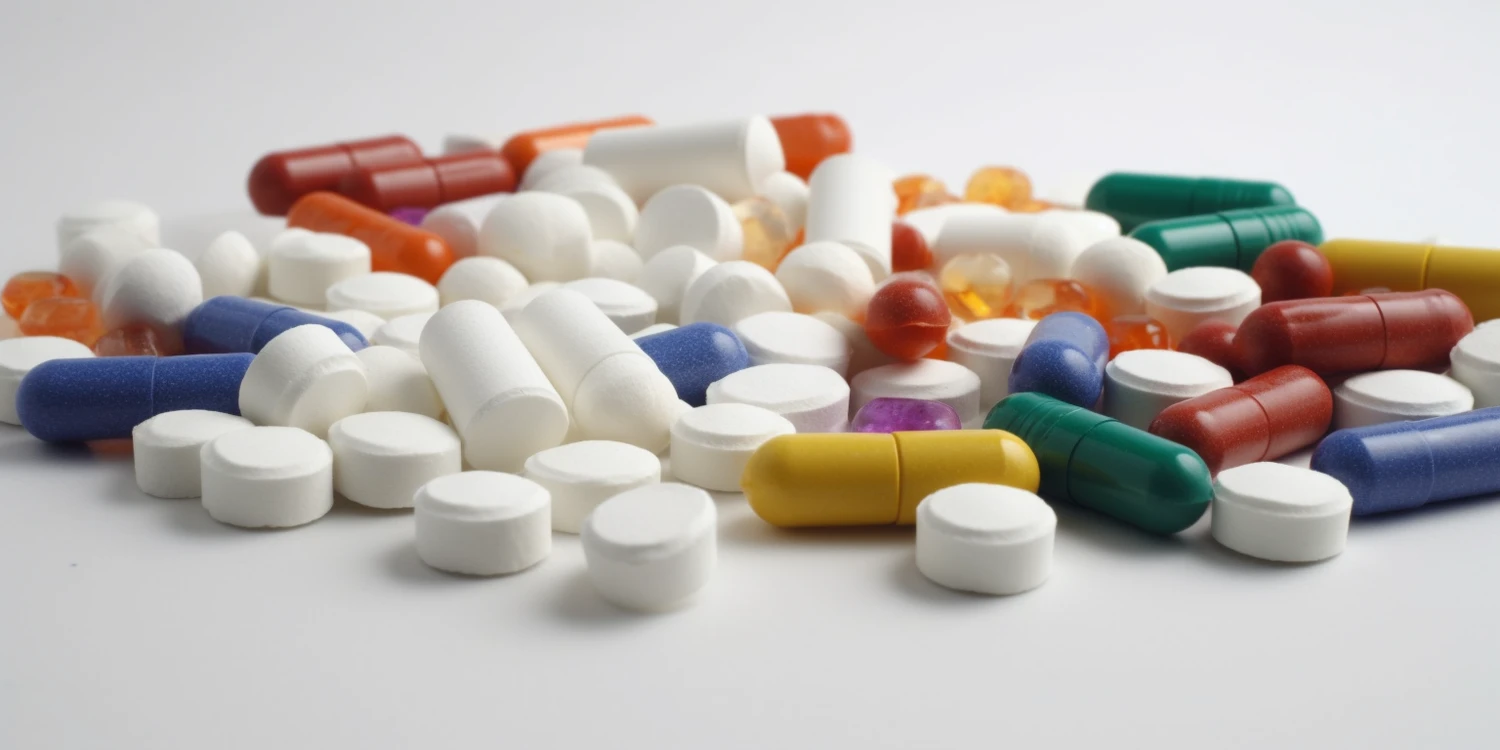
Jedną z najczęściej stosowanych i dostępnych bez recepty metod jest leczenie zewnętrzne, polegające na aplikacji preparatów zawierających środki keratolityczne. Najpopularniejsze z nich to kwas salicylowy i kwas mlekowy. Działają one poprzez stopniowe złuszczanie zmienionej tkanki brodawki. Preparaty te występują w formie płynów, żeli, plastrów czy maści. Kluczem do sukcesu jest regularność stosowania i cierpliwość, ponieważ proces ten może trwać od kilku tygodni do kilku miesięcy. Ważne jest, aby aplikować preparat wyłącznie na brodawkę, chroniąc zdrową skórę wokół.
Inną popularną metodą, często stosowaną w warunkach domowych, jest krioterapia, czyli wymrażanie brodawek. W aptekach dostępne są preparaty w sprayu zawierające mieszaninę gazów (np. dimetyloeteru i propanu), które po aplikacji na kurzajkę powodują jej zamrożenie. Niska temperatura prowadzi do zniszczenia komórek wirusowych i martwicę tkanki brodawki, która po pewnym czasie odpada. Procedura ta może wymagać kilkukrotnego powtórzenia. Należy stosować ją ostrożnie, aby uniknąć uszkodzenia zdrowej skóry.
W gabinetach dermatologicznych dostępne są bardziej zaawansowane metody leczenia. Jedną z nich jest tradycyjna krioterapia ciekłym azotem, która jest skuteczniejsza i szybsza niż metody domowe. Lekarz aplikuje ciekły azot bezpośrednio na brodawkę, co powoduje jej błyskawiczne zamrożenie i zniszczenie. Po zabiegu może pojawić się pęcherz, a brodawka odpada po kilku dniach.
Elektrokoagulacja to kolejna metoda stosowana przez dermatologów. Polega na usunięciu brodawki za pomocą prądu elektrycznego o wysokiej częstotliwości. Zabieg ten jest skuteczny, ale może pozostawić niewielką bliznę. Podobnie działa laserowe usuwanie kurzajek, gdzie promień lasera odparowuje tkankę brodawki. Jest to metoda precyzyjna i często stosowana w przypadku trudnych do usunięcia zmian.
W niektórych przypadkach, zwłaszcza przy rozległych lub opornych na leczenie kurzajkach, lekarz może zdecydować o zastosowaniu terapii miejscowej z użyciem leków na receptę, takich jak immunomodulatory (np. imikwimod) czy cytostatyki (np. 5-fluorouracyl). Leki te działają poprzez stymulację układu odpornościowego do walki z wirusem lub bezpośrednie hamowanie namnażania się komórek zakażonych.
W przypadku brodawek płciowych, leczenie jest zazwyczaj bardziej złożone i wymaga konsultacji z lekarzem. Stosuje się zarówno metody miejscowe, jak i czasem leczenie ogólne.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i cierpliwość. Nawet po skutecznym usunięciu kurzajki, wirus HPV może pozostać w organizmie, dlatego ważne jest, aby dbać o higienę i profilaktykę, aby zapobiec nawrotom.
Zapobieganie powstawaniu kurzajek jak unikać zakażenia wirusem HPV
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV może być trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć szansę na pojawienie się kurzajek. Dbanie o higienę, wzmacnianie odporności i unikanie potencjalnych źródeł zakażenia to klucz do utrzymania zdrowej skóry.
Podstawą profilaktyki jest utrzymanie wysokiego poziomu higieny osobistej. Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi lub po kontakcie z osobą, która ma kurzajki, jest niezwykle ważne. Należy unikać dotykania twarzy, nosa i ust brudnymi rękami, ponieważ błony śluzowe mogą stanowić drogę wejścia dla wirusa. Po każdym skaleczeniu lub otarciu naskórka, ranę należy jak najszybciej oczyścić i zabezpieczyć plastrem, aby zapobiec wniknięciu wirusa.
Szczególną uwagę należy zwrócić na miejsca publiczne, takie jak baseny, sauny, siłownie, szatnie czy ogólnodostępne prysznice. W tych miejscach zaleca się chodzenie w klapkach lub specjalnym obuwiu ochronnym, aby chronić stopy przed bezpośrednim kontaktem z podłożem, na którym mogą znajdować się wirusy. Należy również unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistymi.
Wzmocnienie układu odpornościowego jest kluczowe w walce z wirusami, w tym HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to filary silnej odporności. W okresach zwiększonego ryzyka zachorowań lub osłabienia organizmu, można rozważyć suplementację witamin, zwłaszcza witaminy C i D, które odgrywają ważną rolę w funkcjonowaniu układu immunologicznego.
W przypadku osób, które już miały kurzajki, należy zachować szczególną ostrożność, aby zapobiec nawrotom lub rozprzestrzenianiu się infekcji. Po zakończeniu leczenia, należy nadal dbać o higienę i unikać sytuacji sprzyjających zakażeniu. Warto również regularnie kontrolować stan skóry, zwracając uwagę na wszelkie niepokojące zmiany.
W kontekście brodawek płciowych, kluczową rolę odgrywa bezpieczny seks. Stosowanie prezerwatyw może zmniejszyć ryzyko zakażenia, choć nie daje stuprocentowej ochrony, ponieważ wirus może znajdować się również na obszarach niepokrytych prezerwatywą. Szczepienia przeciwko HPV są również dostępne i zalecane, zwłaszcza dla młodzieży, jako skuteczna metoda profilaktyki niektórych typów wirusa, które są odpowiedzialne za większość przypadków brodawek płciowych oraz nowotworów szyjki macicy i innych narządów.
Podsumowując, podstawowe zasady zapobiegania kurzajkom to:
- Zachowanie wysokiej higieny osobistej, zwłaszcza rąk i stóp
- Unikanie kontaktu z zainfekowanymi powierzchniami w miejscach publicznych
- Noszenie obuwia ochronnego w miejscach narażonych na zakażenie
- Wzmacnianie układu odpornościowego poprzez zdrowy styl życia
- Szybkie opatrywanie wszelkich ran i skaleczeń
- Unikanie dzielenia się przedmiotami osobistymi
- W przypadku brodawek płciowych stosowanie bezpiecznego seksu i rozważenie szczepienia przeciwko HPV
Kiedy należy zgłosić się do lekarza w przypadku kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie konieczna. Zignorowanie pewnych sygnałów może prowadzić do powikłań, trudności w leczeniu lub przeoczenia poważniejszych schorzeń.
Pierwszym i najważniejszym wskazaniem do wizyty u lekarza jest wątpliwość co do charakteru zmiany skórnej. Nie wszystkie narośla na skórze to kurzajki. Mogą to być znamiona barwnikowe, kurzajki łojotokowe, rogowacenie słoneczne, a nawet zmiany nowotworowe. Tylko lekarz dermatolog jest w stanie postawić prawidłową diagnozę i zalecić odpowiednie postępowanie. Jeśli zmiana szybko rośnie, zmienia kolor, kształt, krwawi lub jest bolesna, nie należy zwlekać z wizytą u specjalisty.
Kolejnym ważnym powodem do konsultacji jest brak skuteczności domowych metod leczenia. Jeśli po kilku tygodniach lub miesiącach stosowania preparatów dostępnych bez recepty kurzajka nie znika, a wręcz się powiększa lub rozsiewa, warto zasięgnąć porady lekarskiej. Lekarz może zaproponować silniejsze leki na receptę lub bardziej zaawansowane metody leczenia, takie jak kriochirurgia ciekłym azotem, elektrokoagulacja czy laseroterapia.
Należy również skonsultować się z lekarzem w przypadku rozległych zmian skórnych, czyli sytuacji, gdy na ciele pojawia się wiele kurzajek, zwłaszcza jeśli szybko się rozprzestrzeniają. Może to świadczyć o znacznym osłabieniu układu odpornościowego lub o specyficznym typie wirusa HPV. Lekarz oceni sytuację i zaleci odpowiednie leczenie.
Szczególną ostrożność powinny zachować osoby z grupy ryzyka, o których wspomniano wcześniej, czyli osoby z obniżoną odpornością (np. po przeszczepach, z chorobami autoimmunologicznymi, zakażone HIV), dzieci z uporczywymi kurzajkami, osoby chore na cukrzycę, które są bardziej narażone na infekcje i powikłania, a także osoby z problemami krążeniowymi.
Wizyta u lekarza jest również wskazana, jeśli kurzajka znajduje się w szczególnie wrażliwej lokalizacji, na przykład na twarzy, w okolicach narządów płciowych, na paznokciach lub pod paznokciami, a także w miejscach, gdzie łatwo dochodzi do podrażnień, jak dłonie czy stopy. W takich przypadkach nieprawidłowe samoleczenie może prowadzić do blizn, bólu lub rozprzestrzenienia infekcji.
W przypadku brodawek płciowych, konsultacja z lekarzem jest absolutnie niezbędna. Są one przenoszone drogą płciową i mogą być związane z innymi infekcjami przenoszonymi drogą płciową. Ponadto, niektóre typy HPV powodujące brodawki płciowe zwiększają ryzyko rozwoju nowotworów narządów płciowych i odbytu. Lekarz oceni rodzaj brodawek, zaproponuje odpowiednie leczenie i może zlecić badania w kierunku innych infekcji.
Pamiętaj, że wczesna konsultacja z lekarzem może zapobiec wielu problemom i przyspieszyć proces leczenia, zapewniając jednocześnie bezpieczeństwo i skuteczność podejmowanych działań.