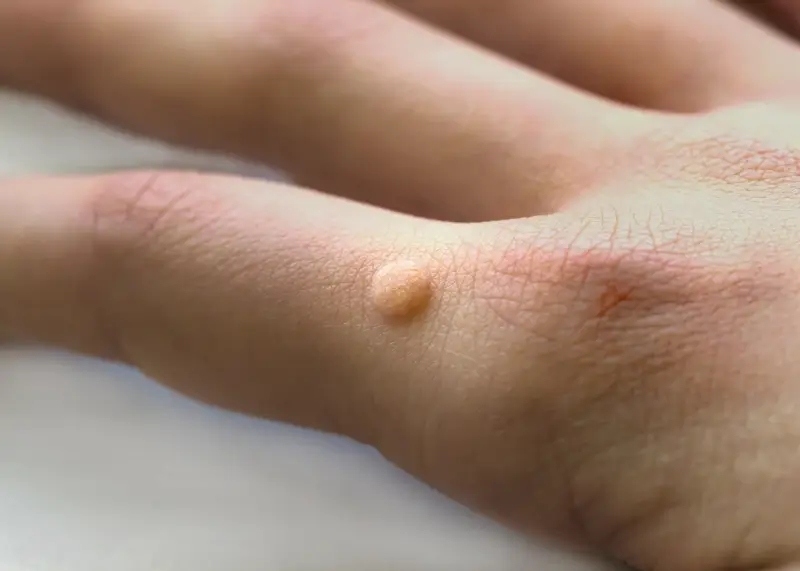
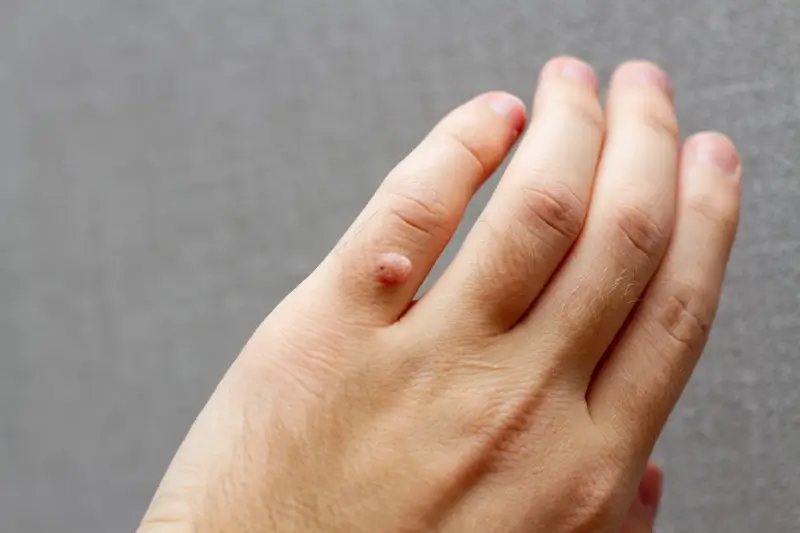
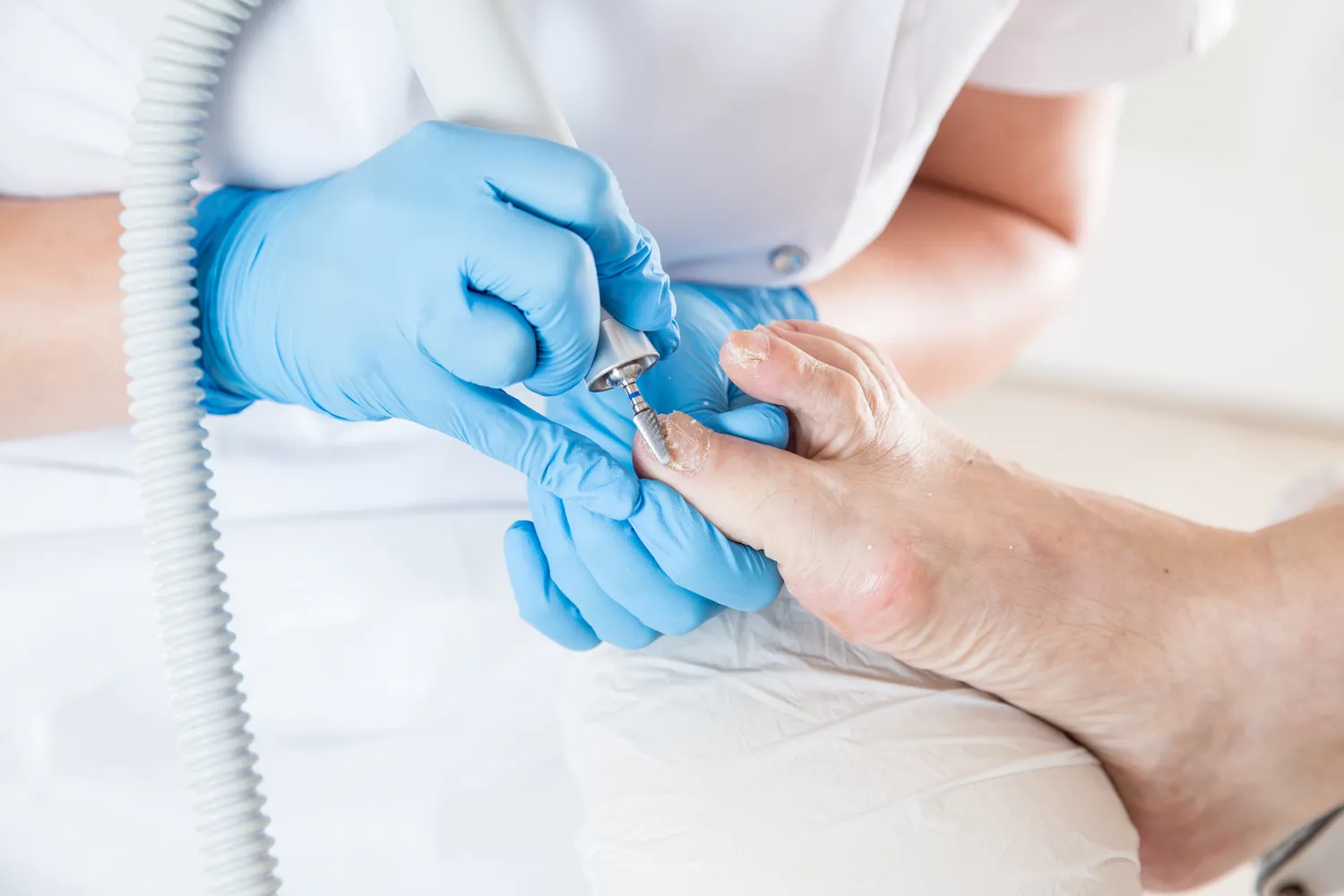
Kurzajki, znane również jako brodawki, są powszechnym problemem dermatologicznym, który dotyka osoby w każdym wieku. Choć wiele osób kojarzy je z nieestetycznymi zmianami skórnymi, ich geneza jest ściśle związana z infekcją wirusową. Zrozumienie, co wywołuje kurzajki, jest kluczowe dla skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Istnieje ponad 100 różnych typów wirusa HPV, z których około 60 może wywoływać brodawki skórne. Nie wszystkie typy HPV są jednak groźne. Wiele z nich jest łagodnych i prowadzi jedynie do powstawania powierzchownych zmian. Niektóre szczepy wirusa są jednak bardziej agresywne i mogą być powiązane z rozwojem zmian przednowotworowych, a nawet nowotworów, zwłaszcza w obrębie narządów płciowych. W kontekście kurzajek skórnych, mówimy zazwyczaj o typach wirusa, które preferują naskórek i nie mają tendencji do rozwoju w głębsze tkanki.
Wirus HPV jest niezwykle rozpowszechniony w środowisku. Można go spotkać na powierzchniach, z którymi mamy codzienny kontakt, takich jak podłogi w miejscach publicznych (baseny, siłownie, szatnie), ręczniki, czy nawet przedmioty osobistego użytku. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi przedmiotami. Wirus przenika do organizmu przez drobne uszkodzenia naskórka, skaleczenia, otarcia czy pęknięcia skóry. Nawet mikroskopijne ranki, niewidoczne gołym okiem, mogą stanowić bramę dla wirusa.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silnym i sprawnie działającym systemem immunologicznym, wirus może zostać skutecznie zwalczony, zanim zdąży wywołać widoczne zmiany. Niestety, u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, stosowania leków immunosupresyjnych, czy w wyniku stresu, wirus ma większe szanse na namnażanie się i rozwój kurzajek. Warto podkreślić, że samo zarażenie wirusem nie oznacza automatycznie pojawienia się kurzajki. Wiele osób jest nosicielami wirusa HPV, ale nie wykazuje żadnych objawów.
Główne czynniki sprzyjające zakażeniu wirusem HPV
Choć sam wirus HPV jest bezpośrednią przyczyną powstawania kurzajek, istnieje szereg czynników, które znacząco zwiększają ryzyko zakażenia i rozwoju brodawek. Zrozumienie tych czynników pozwala na świadome unikanie sytuacji sprzyjających infekcji. Jednym z kluczowych elementów jest kondycja naszej skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed patogenami. Drobne skaleczenia, zadrapania, pęknięcia naskórka, czy nawet suchość skóry, osłabiają tę barierę, ułatwiając wirusowi wniknięcie do organizmu.
Wilgotne i ciepłe środowisko to raj dla wielu drobnoustrojów, w tym wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, siłownie, a także wspólne prysznice i szatnie, są potencjalnymi ogniskami zakażenia. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Potliwość stóp, szczególnie w połączeniu z noszeniem nieoddychającego obuwia, również może sprzyjać rozwojowi brodawek na stopach, tzw. kurzajek podeszwowych.
Wiek pacjenta ma również pewne znaczenie. Dzieci i młodzież, ze względu na często jeszcze nie w pełni wykształcony układ odpornościowy, są bardziej podatne na zakażenia wirusem HPV. Mogą również częściej narażać się na kontakt z wirusem poprzez zabawę w miejscach publicznych czy korzystanie ze wspólnych przedmiotów. Z drugiej strony, osoby starsze, u których układ odpornościowy może być osłabiony przez proces starzenia się lub współistniejące choroby, również mogą być bardziej narażone.
Nasze nawyki higieniczne odgrywają niebagatelną rolę. Dzielenie się ręcznikami, obcinanie paznokci tymi samymi narzędziami bez dezynfekcji, czy dotykanie własnych kurzajek, a następnie innych części ciała, może prowadzić do rozsiewania wirusa. Należy pamiętać, że kurzajki są zaraźliwe i należy unikać kontaktu z nimi, zarówno własnymi, jak i cudzymi. Ponadto, drapanie i drapanie istniejących brodawek może prowadzić do ich rozprzestrzeniania się na inne obszary skóry (autoinokulacja).
Wreszcie, warto wspomnieć o pewnych schorzeniach, które mogą wpływać na skłonność do powstawania kurzajek. Choroby autoimmunologiczne, takie jak łuszczyca czy atopowe zapalenie skóry, mogą osłabiać lokalną barierę skórną. Przyjmowanie leków immunosupresyjnych po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, znacząco obniża zdolność organizmu do zwalczania infekcji wirusowych, w tym HPV. Także osoby zakażone wirusem HIV mają znacznie zwiększone ryzyko rozwoju trudnych do leczenia kurzajek.
Jak HPV wywołuje nieestetyczne zmiany skórne
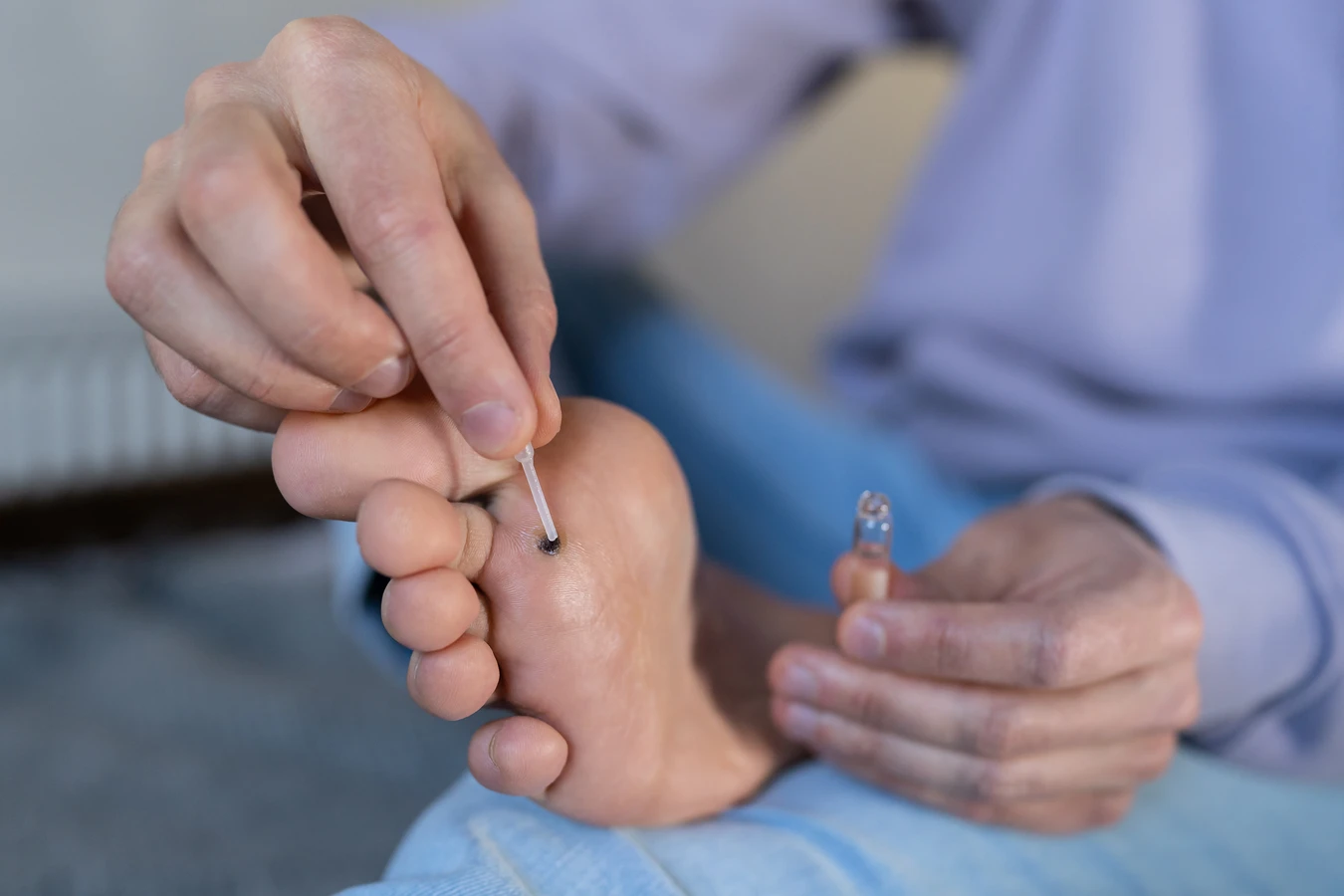
Kiedy warunki stają się sprzyjające, na przykład w wyniku osłabienia układu odpornościowego lub dalszych uszkodzeń skóry, wirus uaktywnia się. Rozpoczyna się proces namnażania materiału genetycznego wirusa oraz produkcji nowych cząstek wirusowych. Jednocześnie wirus wpływa na cykl życiowy zainfekowanych komórek. Zazwyczaj komórki naskórka dojrzewają i ulegają złuszczeniu w ciągu około miesiąca. Wirus HPV zakłóca ten proces, powodując nadmierne mnożenie się komórek i spowalniając ich proces różnicowania.
W efekcie dochodzi do przerostu naskórka w miejscu infekcji. Komórki mnożą się w sposób niekontrolowany, tworząc charakterystyczną, grudkowatą lub brodawkowatą strukturę, którą potocznie nazywamy kurzajką. Zmieniony naskórek może być twardszy, grubszy i mieć nierówną powierzchnię. W niektórych przypadkach, na powierzchni kurzajki można zaobserwować drobne czarne punkciki. Są to zakrzepłe naczynia krwionośne, które odżywiają rozrastającą się tkankę kurzajki.
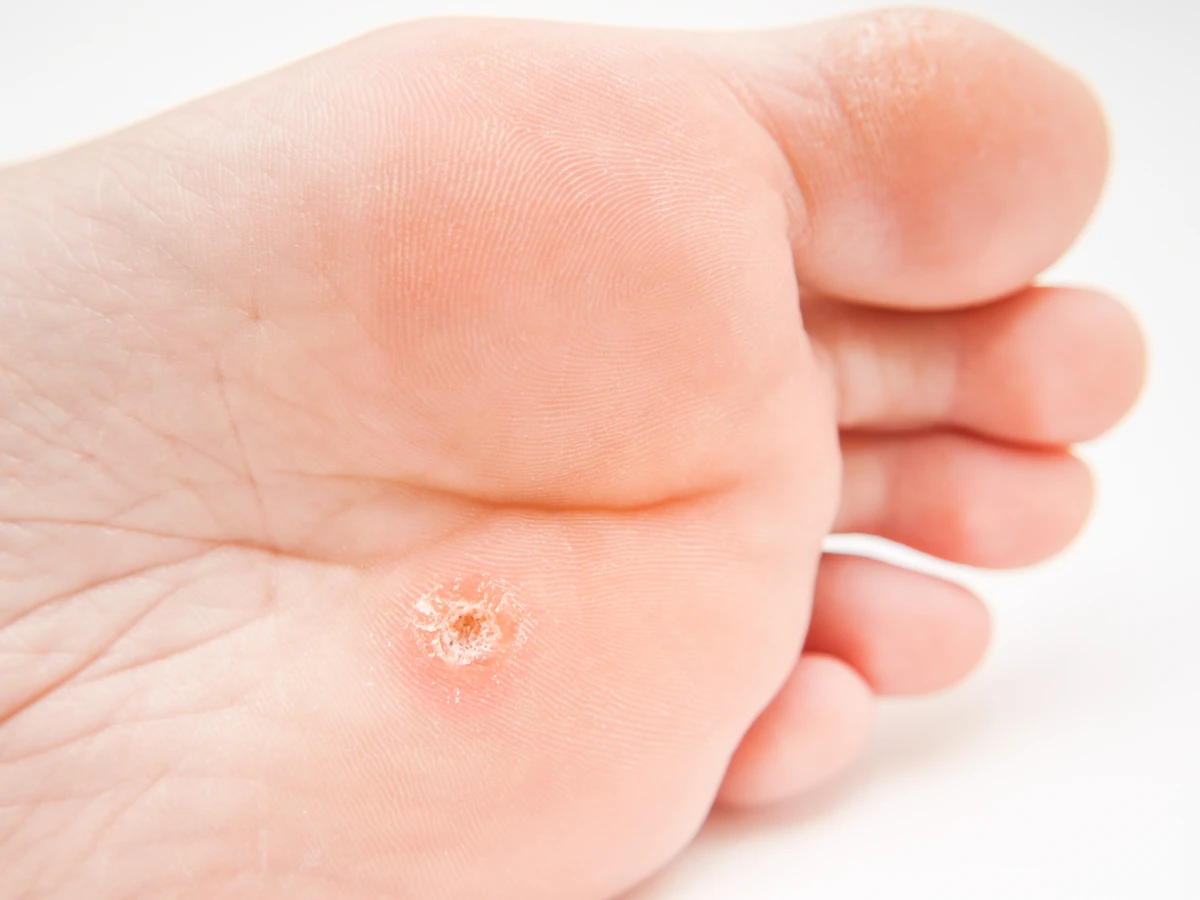
Różne typy wirusa HPV wywołują odmienne rodzaje brodawek, w zależności od miejsca infekcji i predyspozycji danej osoby. Typowe kurzajki, czyli brodawki zwykłe, najczęściej pojawiają się na dłoniach i palcach. Brodawki stóp, zwane kurzajkami podeszwowymi, lokalizują się na podeszwach stóp i mogą być bardzo bolesne ze względu na nacisk ciała. Brodawki płaskie, zazwyczaj mniejsze i gładsze, często pojawiają się na twarzy i grzbietach dłoni. Brodawki nitkowate, czyli brodawki okołoodbytowe i narządów płciowych, mają wydłużony kształt i mogą być szczególnie problematyczne.
Częstość występowania danej odmiany kurzajki zależy od predyspozycji wirusa oraz miejsca jego wniknięcia. Na przykład, wirusy preferujące wilgotne środowisko łatwiej zainfekują skórę stóp w miejscach narażonych na kontakt z zakażonym podłożem. Z kolei wirusy przenoszone przez kontakt skórny mogą łatwiej spowodować powstanie brodawek na dłoniach podczas codziennych interakcji. Rozpoznanie rodzaju kurzajki i miejsca jej lokalizacji jest ważnym elementem diagnostyki i wyboru odpowiedniej metody leczenia.
Różne rodzaje kurzajek i ich specyficzne przyczyny
Choć wszystkie kurzajki mają wspólne podłoże wirusowe, ich wygląd, lokalizacja i potencjalne przyczyny mogą się różnić w zależności od typu wirusa HPV, który je wywołał, a także od miejsca infekcji. Rozróżnienie tych typów jest kluczowe dla właściwej diagnozy i doboru metody leczenia. Poniżej przedstawiono najczęściej występujące rodzaje kurzajek:
- Brodawki zwykłe (kurzajki pospolite): Są to najbardziej powszechne zmiany, zazwyczaj pojawiające się na dłoniach, palcach, łokciach i kolanach. Mają szorstką, nierówną powierzchnię, często przypominającą kalafior. Mogą być pojedyncze lub występować w grupach. Wywołuje je zazwyczaj kilka typów wirusa HPV, np. HPV-1, HPV-2, HPV-4.
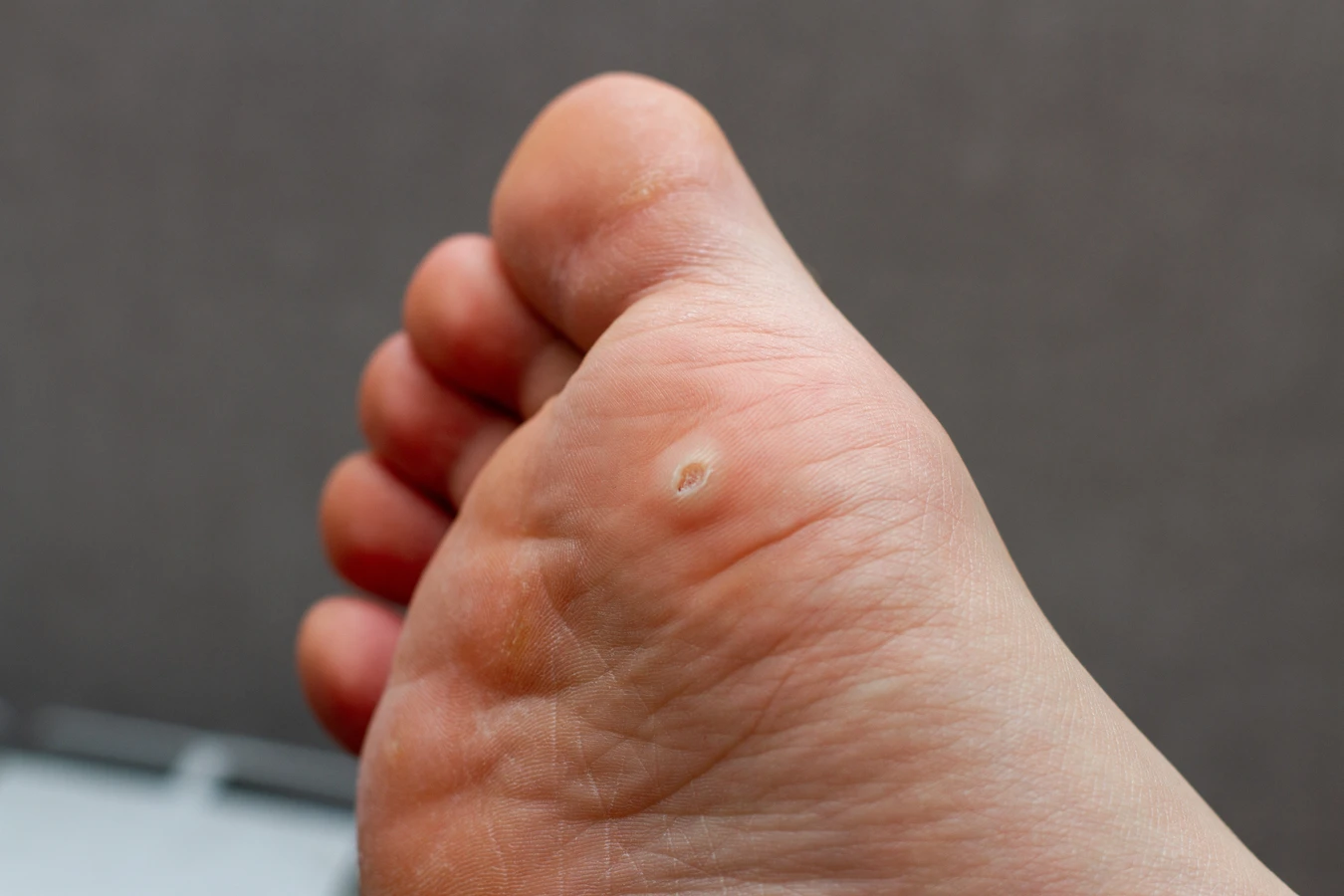
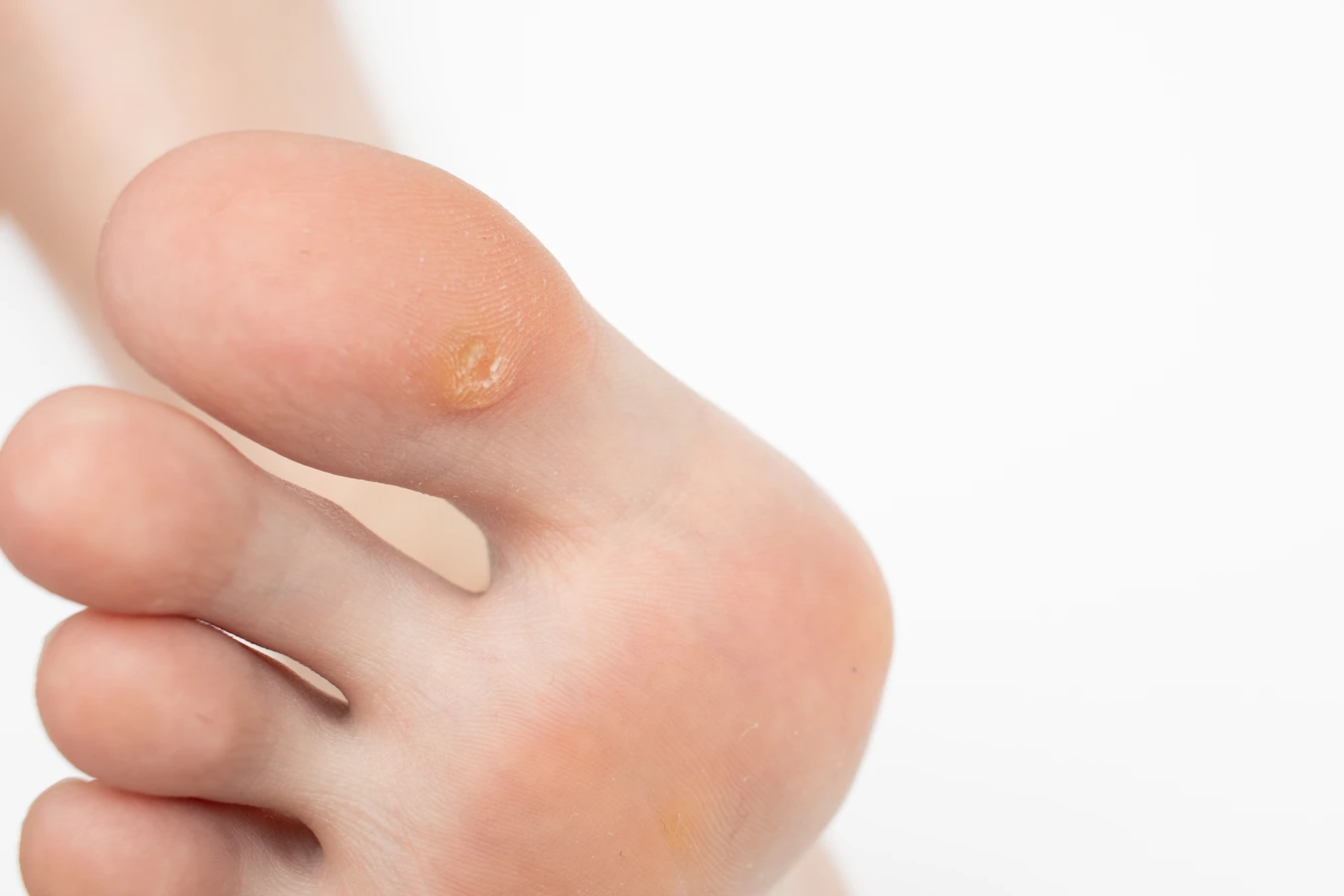
- Brodawki podeszwowe (kurzajki na stopach): Lokalizują się na podeszwach stóp, gdzie często są spłaszczane przez nacisk podczas chodzenia. Mogą być bardzo bolesne i utrudniać poruszanie się. Często otoczone są zrogowaciałą skórą, a w ich centrum można dostrzec drobne czarne punkciki (zakrzepłe naczynia krwionośne). Wywołuje je głównie wirus HPV-1.
- Brodawki płaskie: Charakteryzują się płaską, gładką powierzchnią i zazwyczaj występują na twarzy, szyi, grzbietach dłoni i nadgarstkach. Mogą mieć kolor skóry lub być lekko brązowe. Często pojawiają się w większej liczbie i mogą być trudniejsze do usunięcia. Wywołuje je wirus HPV-3 i HPV-10.
- Brodawki nitkowate (palczaste): Mają wydłużony, nitkowaty kształt i zazwyczaj lokalizują się na twarzy, zwłaszcza wokół nosa, ust i oczu. Mogą być również obecne w okolicy narządów płciowych. Wywołuje je wirus HPV-2.
- Brodawki mozaikowe: Są to skupiska kilku małych brodawek, które tworzą większą, płaską zmianę. Często występują na stopach.
- Brodawki płciowe (kłykciny kończyste): Choć nie są to typowe kurzajki skórne, są wywoływane przez wirusa HPV i wymagają osobnego omówienia. Lokalizują się w okolicy narządów płciowych i odbytu. Wywołują je głównie typy HPV-6 i HPV-11.
Różnice w wyglądzie i lokalizacji brodawek wynikają ze specyfiki działania poszczególnych typów wirusa HPV. Niektóre typy wirusa mają większą skłonność do infekowania skóry stóp, inne preferują skórę dłoni, a jeszcze inne mogą atakować delikatniejszą skórę twarzy czy błony śluzowe. Dodatkowo, sposób, w jaki wirus jest przenoszony i wnika do organizmu, wpływa na jego ostateczne umiejscowienie. Na przykład, kurzajki podeszwowe często rozwijają się w wyniku chodzenia boso po zakażonym podłożu.
Nawet w obrębie jednego typu kurzajki, mogą występować różnice w agresywności rozwoju. U niektórych osób kurzajki rosną szybko i łatwo się rozprzestrzeniają, podczas gdy u innych pozostają niewielkie i niezmienne przez długi czas. Jest to związane z indywidualną odpowiedzią immunologiczną organizmu. Silny układ odpornościowy jest w stanie skuteczniej ograniczać rozwój wirusa, nawet jeśli dojdzie do infekcji. Osłabiona odporność sprzyja szybszemu namnażaniu się wirusa i tworzeniu większych, trudniejszych do leczenia zmian.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa kluczową rolę w ochronie przed infekcją wirusem brodawczaka ludzkiego (HPV) oraz w procesie eliminacji już istniejących zmian. Jego skuteczność jest głównym czynnikiem decydującym o tym, czy dojdzie do rozwoju kurzajki, jak szybko będzie ona rosła i czy samoistnie ustąpi. W przypadku kontaktu z wirusem HPV, nasz system immunologiczny uruchamia złożoną kaskadę reakcji obronnych mających na celu zneutralizowanie patogenu.
Pierwszą linią obrony są komórki odpornościowe, które rozpoznają wirusa jako obcego intruza. Komórki te, takie jak makrofagi i limfocyty, próbują zniszczyć zainfekowane komórki naskórka lub ograniczyć replikację wirusa. W przypadku skutecznej odpowiedzi immunologicznej, wirus może zostać całkowicie wyeliminowany z organizmu, zanim zdąży wywołać jakiekolwiek widoczne objawy. Wiele infekcji HPV przebiega w ten sposób bezobjawowo, a osoba zarażona nawet nie wie, że miała kontakt z wirusem.
Jednakże, wirus HPV jest znany ze swojej zdolności do unikania wykrycia przez układ odpornościowy. Niektóre typy wirusa potrafią manipulować mechanizmami obronnymi organizmu, ukrywając się w komórkach naskórka i namnażając się w sposób niezakłócony. Szczególnie podatne na infekcję są osoby z osłabionym układem odpornościowym. Czynniki takie jak choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie leków immunosupresyjnych (np. po przeszczepach), zakażenie wirusem HIV, czy nawet długotrwały stres, mogą znacząco obniżyć zdolność organizmu do walki z wirusem HPV.
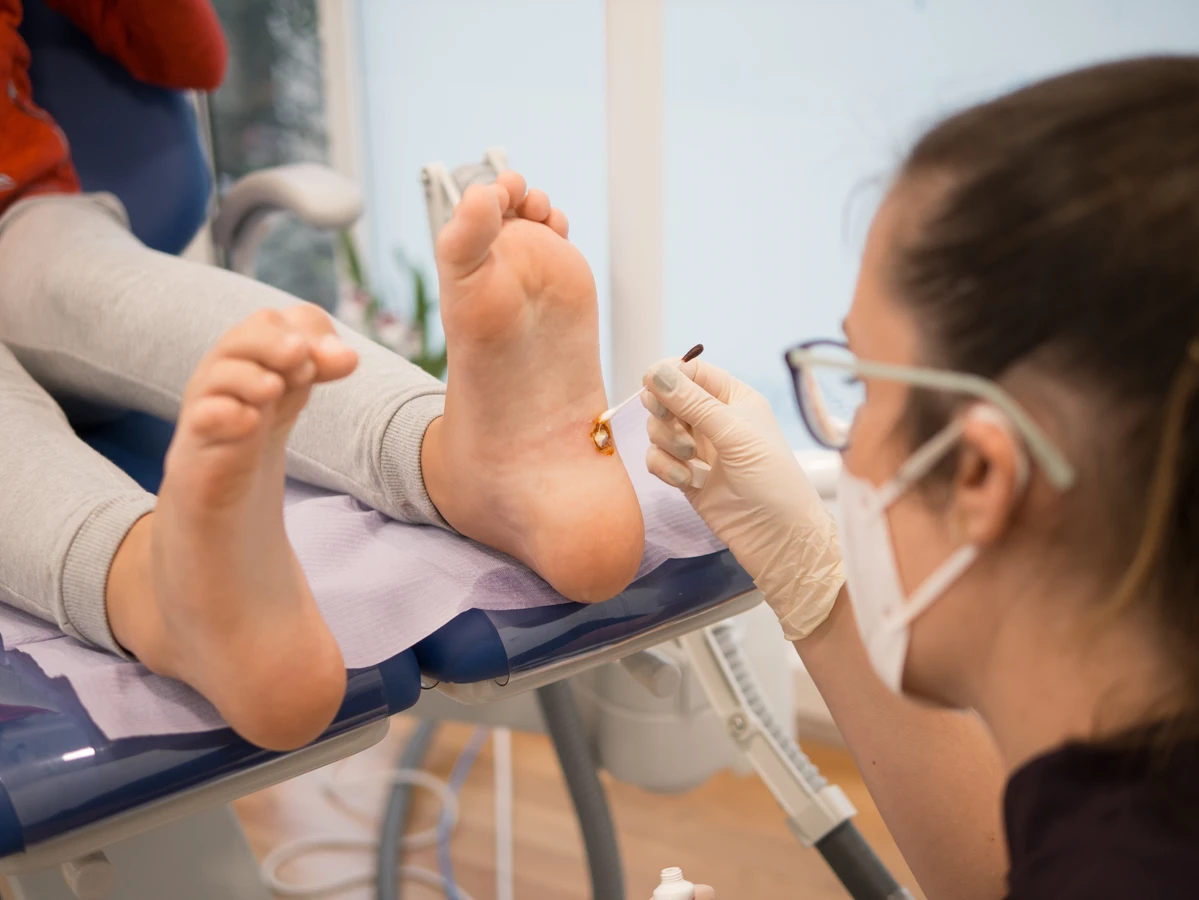
U osób z osłabioną odpornością, wirus ma większe szanse na rozwój, prowadząc do powstania licznych i trudnych do leczenia kurzajek. W takich przypadkach, nawet standardowe metody leczenia mogą okazać się mniej skuteczne, a ryzyko nawrotów jest znacznie większe. Dlatego też, u pacjentów z obniżoną odpornością, terapia kurzajek często wymaga bardziej kompleksowego podejścia i monitorowania stanu zdrowia.
Warto również zaznaczyć, że nawet u osób z prawidłową odpornością, układ immunologiczny może potrzebować czasu, aby skutecznie zwalczyć infekcję. Dlatego też, wiele kurzajek, zwłaszcza u dzieci, ulega samoistnemu wyleczeniu w ciągu kilku miesięcy lub lat. Jest to naturalny proces, w którym organizm stopniowo eliminuje wirusa. Czas ten jest jednak bardzo indywidualny i zależy od wielu czynników, w tym od typu wirusa, liczby zainfekowanych komórek i ogólnego stanu zdrowia pacjenta.
Czynnik ludzki i środowiskowy w kontekście powstawania kurzajek
Choć wirus HPV jest niewątpliwie sprawcą kurzajek, nie można lekceważyć roli czynnika ludzkiego i środowiskowego w procesie ich powstawania. Nasze codzienne nawyki, styl życia oraz warunki, w jakich przebywamy, mają znaczący wpływ na nasze narażenie na kontakt z wirusem i podatność na infekcję. Zrozumienie tej interakcji pozwala na podejmowanie świadomych działań profilaktycznych.
Jednym z najważniejszych czynników ludzkich jest nasza higiena osobista. Niedostateczne mycie rąk, szczególnie po kontakcie z miejscami publicznymi lub osobami, które mogą być nosicielami wirusa, zwiększa ryzyko przeniesienia HPV na skórę. Podobnie, dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia, czy narzędzia do manicure, może być drogą transmisji wirusa. Szczególną ostrożność należy zachować w miejscach, gdzie często dochodzi do kontaktu z wilgotną skórą, takich jak baseny, sauny, czy siłownie. Chodzenie boso w tych miejscach jest jednym z głównych czynników ryzyka.
Środowisko, w którym żyjemy i pracujemy, również odgrywa istotną rolę. Miejsca o podwyższonej wilgotności i cieple, takie jak wspomniane już obiekty rekreacyjne, ale także niektóre zakłady pracy, mogą sprzyjać przetrwaniu i namnażaniu się wirusa HPV. Z drugiej strony, czyste i suche środowisko, w połączeniu z odpowiednią wentylacją, może ograniczać jego rozprzestrzenianie się. Narażenie na kontakt z wirusem może być również większe w miejscach o dużej liczbie osób, gdzie kontakt fizyczny jest częstszy.
Nawet pozornie błahe czynniki, takie jak noszenie nieodpowiedniego obuwia, mogą mieć znaczenie. Obcisłe, nieprzewiewne buty mogą powodować nadmierną potliwość stóp, co tworzy idealne warunki dla rozwoju wirusa HPV na skórze. Uszkodzenia naskórka, spowodowane np. otarciami od butów, stanowią łatwą bramę dla wirusa. Dlatego też, wybór wygodnego i przewiewnego obuwia jest ważnym elementem profilaktyki, zwłaszcza w przypadku osób skłonnych do kurzajek na stopach.
Warto również zwrócić uwagę na fakt, że niektóre zawody czy aktywności zwiększają ryzyko ekspozycji na wirusa HPV. Osoby pracujące w branży sportowej, kosmetycznej, czy medycznej, a także sportowcy, mogą być bardziej narażeni na kontakt z wirusem ze względu na specyfikę swojej pracy lub aktywności. W takich przypadkach, stosowanie odpowiednich środków ochrony osobistej i rygorystyczne przestrzeganie zasad higieny jest kluczowe.
Podsumowując, choć wirus HPV jest biologicznym czynnikiem wywołującym kurzajki, to nasze zachowanie, nawyki higieniczne i warunki środowiskowe decydują o tym, czy dojdzie do infekcji i rozwoju zmian skórnych. Świadomość tych czynników pozwala na skuteczną profilaktykę i minimalizowanie ryzyka.
„`