Kurzajki, znane również jako brodawki, to powszechny problem skórny, który dotyka osoby w każdym wieku. Choć często uważane są za niegroźne, ich pojawienie się może być uciążliwe i estetycznie nieestetyczne. Zrozumienie mechanizmu ich powstawania jest kluczem do skutecznego zapobiegania i leczenia. Główną przyczyną pojawienia się kurzajek jest infekcja wirusowa. Konkretnie, za ich powstawanie odpowiadają wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich może wywoływać inne rodzaje brodawek. Wirus ten jest bardzo zaraźliwy i łatwo przenosi się z osoby na osobę, a także poprzez kontakt z zakażonymi powierzchniami.
Wirus HPV wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, zadrapania czy otarcia. Nawet niewielkie pęknięcia skóry, niewidoczne gołym okiem, mogą stanowić bramę dla wirusa. Po wniknięciu do komórek naskórka, wirus namnaża się i powoduje ich nieprawidłowy wzrost, co manifestuje się jako charakterystyczne narośle – kurzajki. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny i wahać się od kilku tygodni do nawet kilku miesięcy. To sprawia, że czasem trudno jest jednoznacznie określić źródło infekcji.
Czynniki sprzyjające rozwojowi kurzajek obejmują osłabienie układu odpornościowego. Gdy organizm jest osłabiony, jego zdolność do zwalczania infekcji jest ograniczona, co ułatwia wirusowi HPV przejęcie kontroli nad komórkami skóry. Stres, niedobory żywieniowe, przewlekłe choroby czy przyjmowanie leków immunosupresyjnych mogą znacząco zwiększać ryzyko pojawienia się kurzajek. Higiena osobista odgrywa również istotną rolę. Niedostateczne mycie rąk, szczególnie po kontakcie z osobami lub miejscami potencjalnie zakażonymi, zwiększa prawdopodobieństwo przeniesienia wirusa.
W jaki sposób wirus HPV odpowiada za powstanie kurzajek
Wirusy brodawczaka ludzkiego (HPV) to grupa wirusów należących do rodziny Papillomaviridae. Są one specyficzne dla ludzi i wykazują tropizm tkankowy, co oznacza, że preferują infekowanie komórek nabłonka wielowarstwowego płaskiego, który pokrywa skórę i błony śluzowe. Istnieje ponad 200 znanych typów HPV, z których około 100 wywołuje zmiany skórne, w tym popularne kurzajki. Każdy typ wirusa ma tendencję do infekowania określonych obszarów ciała i powodowania specyficznych zmian.
Mechanizm działania wirusa HPV polega na wnikaniu do podstawnych komórek naskórka poprzez mikrourazy. Po dostaniu się do komórki, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub utrzymuje się w niej jako episom (kolista cząsteczka DNA). Wirus wykorzystuje maszynerię komórkową do replikacji swojego genomu i produkcji nowych cząstek wirusowych. Proces ten prowadzi do zaburzeń w normalnym cyklu komórkowym, powodując nadmierne namnażanie się komórek naskórka i powstawanie hiperplazji. To właśnie ta niekontrolowana proliferacja komórek objawia się jako widoczna brodawka.
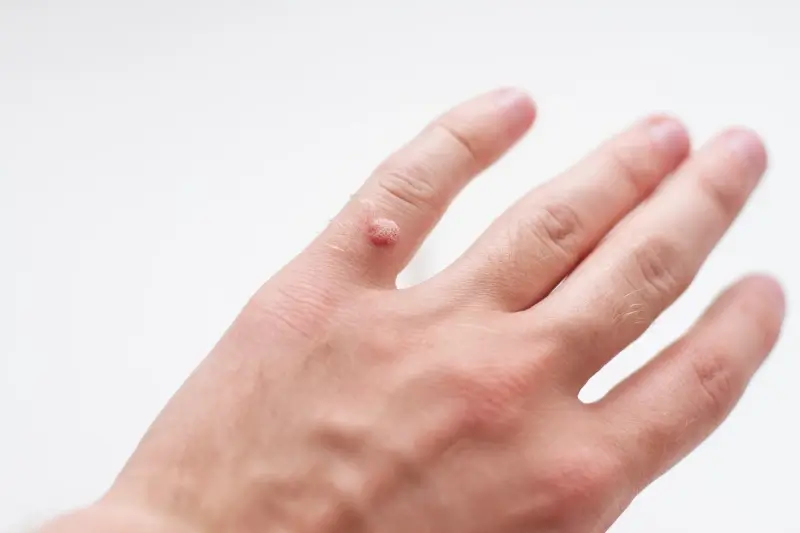
Różne typy HPV są odpowiedzialne za różne rodzaje brodawek. Na przykład, typy HPV 1 i 2 często powodują brodawki zwykłe, czyli te najczęściej spotykane na palcach, dłoniach i stopach. Brodawki stóp, zwane kurzajkami podeszwowymi, są często wywoływane przez typy HPV 1, 2 i 4. Brodawki płaskie, które są mniejsze, bardziej płaskie i często pojawiają się na twarzy i dłoniach, są zazwyczaj związane z typami HPV 3 i 10. Z kolei brodawki narządów płciowych, choć nie są przedmiotem tego artykułu, są wywoływane przez inne, specyficzne typy HPV, które mają potencjał onkogenny.
Jakie są główne drogi przenoszenia się wirusa HPV
Miejsca publiczne o podwyższonym ryzyku infekcji to przede wszystkim baseny, sauny, siłownie, sale gimnastyczne, szatnie oraz inne miejsca, gdzie wiele osób korzysta z wspólnych przestrzeni i może mieć kontakt z wirusem poprzez pot, złuszczony naskórek czy wilgotne powierzchnie. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia, zwłaszcza brodawkami podeszwowymi. Dlatego zaleca się noszenie obuwia ochronnego, na przykład klapków, w tych środowiskach.
Poza bezpośrednim kontaktem skóra-skóra, wirus HPV może przenosić się również pośrednio, poprzez kontakt z zakażonymi przedmiotami, takimi jak ręczniki, pościel, narzędzia do pielęgnacji paznokci czy przybory toaletowe. Jeśli osoba zakażona używała tych przedmiotów, na ich powierzchni może pozostać wirus, który następnie może zainfekować inną osobę po kontakcie. Dodatkowo, wirus może być przenoszony z jednej części ciała na inną u tej samej osoby. Na przykład, jeśli osoba ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inną część ciała, np. na twarz lub nogi, podczas drapania lub dotykania. Jest to tzw. auto-zakażenie.
Dlaczego skóra jest bardziej podatna na infekcję wirusem brodawczaka
Skóra, mimo że stanowi fizyczną barierę ochronną organizmu, może stać się podatna na infekcję wirusem brodawczaka ludzkiego (HPV) w określonych warunkach. Kluczowym czynnikiem jest obecność mikrourazów i uszkodzeń naskórka. Nawet niewielkie skaleczenia, zadrapania, pęknięcia czy otarcia, które mogą być wynikiem codziennych czynności, czynią skórę bardziej wrażliwą na wniknięcie wirusa. Warstwa rogowa naskórka, która normalnie stanowi skuteczną barierę, zostaje w tych miejscach przerwana, ułatwiając wirusowi dostęp do głębszych warstw skóry, gdzie znajdują się aktywne komórki nabłonka.
Wilgotne i ciepłe środowisko sprzyja nie tylko namnażaniu się wirusa, ale także osłabieniu bariery skórnej. Długotrwałe moczenie skóry, na przykład podczas kąpieli lub w wyniku nadmiernego pocenia się, może prowadzić do maceracji naskórka, czyli jego rozmiękczenia i utraty integralności. Skóra w takim stanie jest mniej odporna na czynniki zewnętrzne, w tym na infekcje wirusowe. Dlatego też dłonie i stopy, które są często narażone na wilgoć i kontakt z różnymi powierzchniami, są szczególnie podatne na zakażenie HPV.
Kolejnym ważnym czynnikiem, który wpływa na podatność skóry na infekcję, jest stan układu odpornościowego. Gdy układ immunologiczny funkcjonuje prawidłowo, jest w stanie skutecznie wykrywać i eliminować wirusy, zanim zdążą one wywołać widoczne zmiany. Jednakże, w przypadku osłabienia odporności, organizm ma mniejszą zdolność do walki z infekcjami. Czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych, a nawet brak wystarczającej ilości snu, mogą osłabić funkcje obronne organizmu, co z kolei zwiększa ryzyko rozwoju kurzajek. W takich sytuacjach wirus HPV może łatwiej przetrwać i namnożyć się, prowadząc do powstania brodawek.
Czy styl życia i nawyki mogą wpływać na pojawianie się kurzajek
Styl życia i codzienne nawyki odgrywają znaczącą rolę w kształtowaniu ogólnego stanu zdrowia, w tym w kontekście podatności na infekcje wirusowe, takie jak te wywoływane przez HPV. Osoby prowadzące niezdrowy tryb życia, charakteryzujący się chronicznym stresem, niedoborem snu, niewłaściwą dietą i brakiem aktywności fizycznej, często mają osłabiony układ odpornościowy. Osłabiona odporność jest jednym z kluczowych czynników sprzyjających rozwojowi kurzajek, ponieważ organizm ma wówczas mniejszą zdolność do zwalczania wirusa brodawczaka ludzkiego po kontakcie z nim.
Nawyk obgryzania paznokci lub skórek wokół nich jest częstym czynnikiem ryzyka, szczególnie w przypadku kurzajek na palcach. Obgryzanie nie tylko prowadzi do mikrourazów naskórka, tworząc łatwy dostęp dla wirusa, ale także może przenosić wirusa z innych części ciała, które były wcześniej dotykane, na skórę dłoni i wokół paznokci. Podobnie, nawyk drapania istniejących kurzajek może prowadzić do ich rozprzestrzeniania się na inne obszary skóry.
Higiena osobista, choć nie jest bezpośrednio związana ze stylem życia w sensie dietetycznym czy sportowym, jest kluczowym nawykiem wpływającym na ryzyko infekcji. Niedostateczne mycie rąk, szczególnie po wizytach w miejscach publicznych, takich jak baseny czy siłownie, a także dzielenie się ręcznikami czy innymi przedmiotami osobistymi, zwiększa szansę na kontakt z wirusem HPV. Z kolei dbanie o higienę i regularne mycie rąk, szczególnie po potencjalnym kontakcie z wirusem, może znacząco zredukować ryzyko zarażenia.
Jakie są rodzaje kurzajek i ich umiejscowienie na ciele
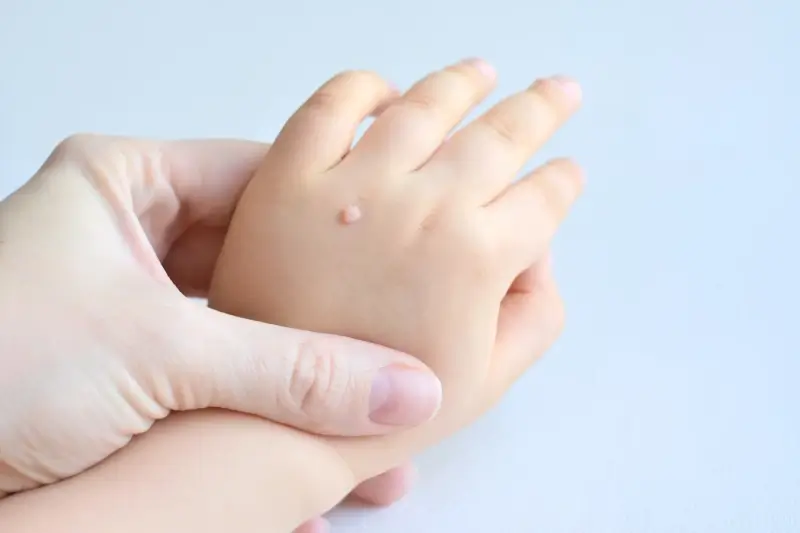
Kurzajki, choć często postrzegane jako jedna jednostka chorobowa, występują w różnych formach i lokalizacjach, zależnie od typu wirusa HPV, który je wywołał, oraz miejsca na ciele, gdzie doszło do infekcji. Zrozumienie tych różnic jest pomocne w identyfikacji zmian i doborze odpowiedniego leczenia. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, nierówną powierzchnią i zazwyczaj pojawiają się na palcach, dłoniach, grzbietach rąk i pod paznokciami. Mogą mieć kolor skóry lub być lekko ciemniejsze.
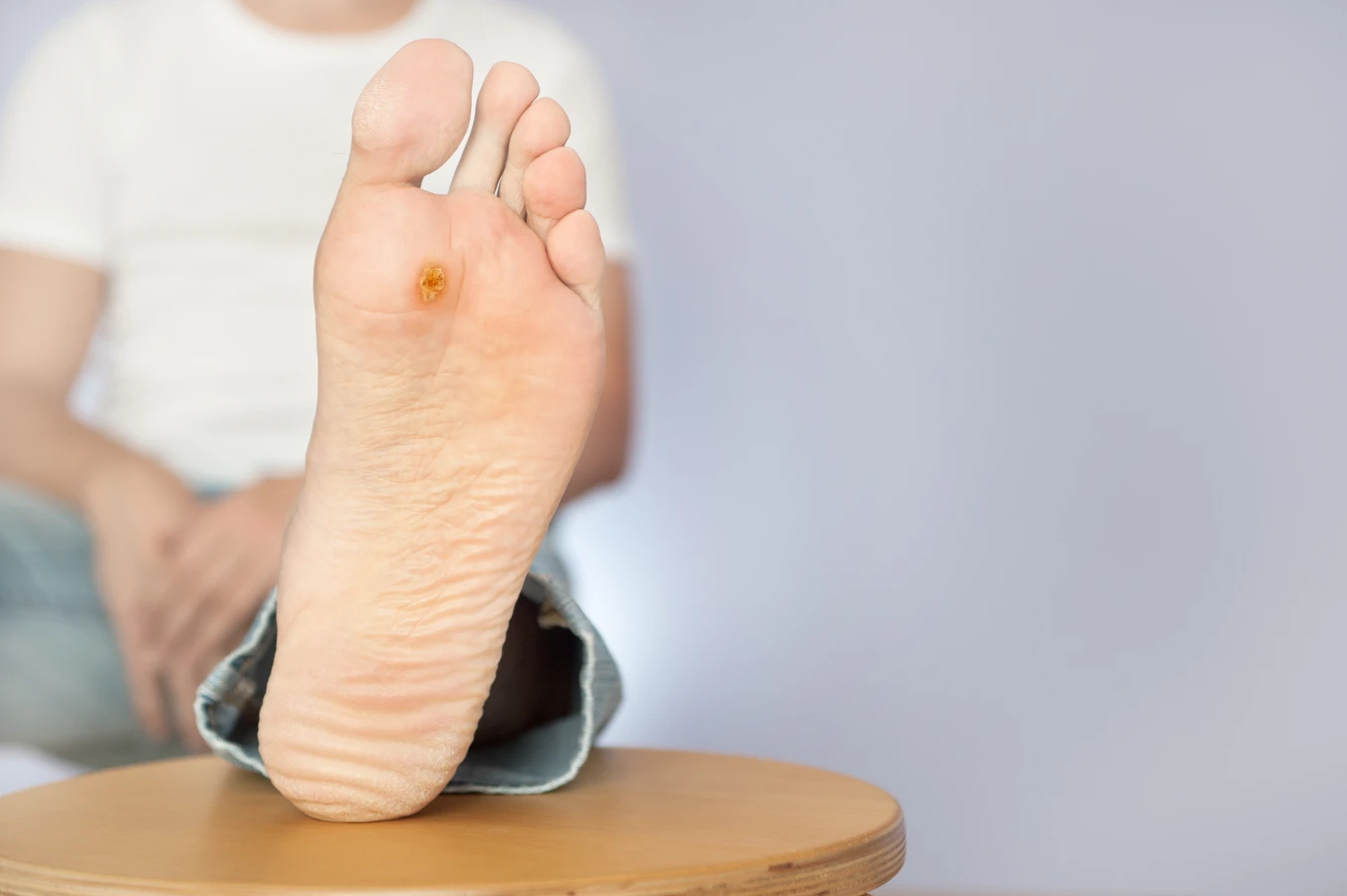
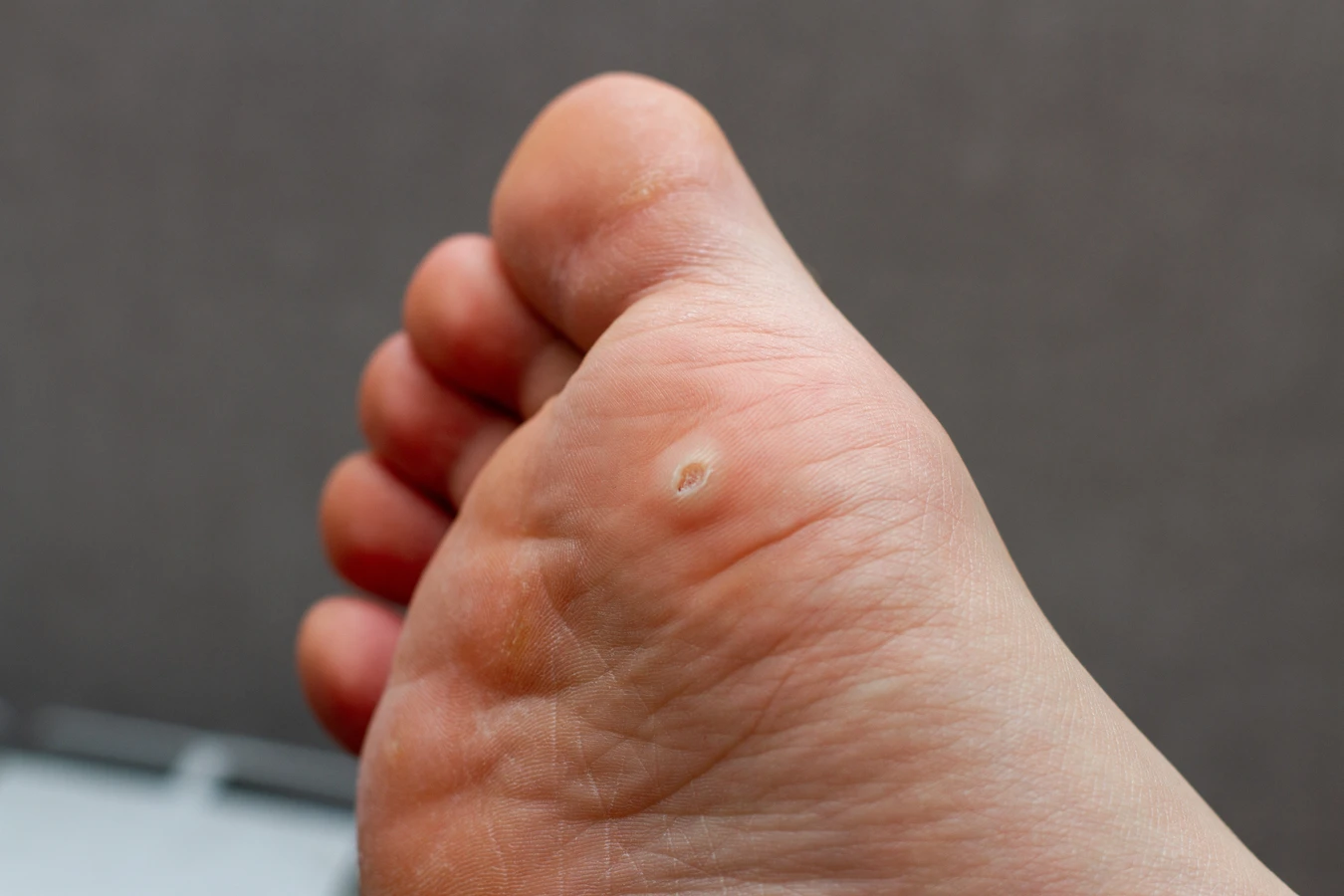
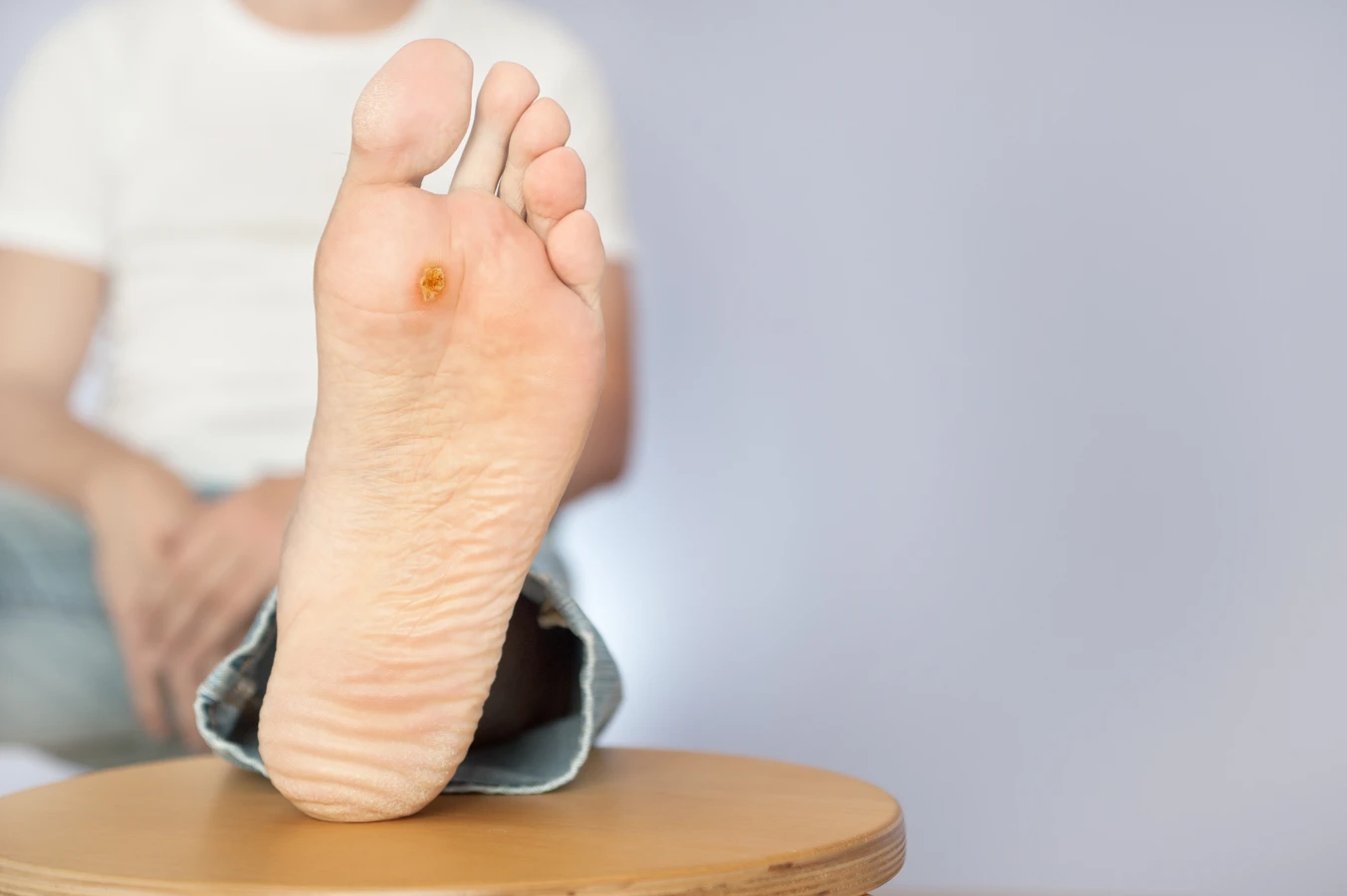
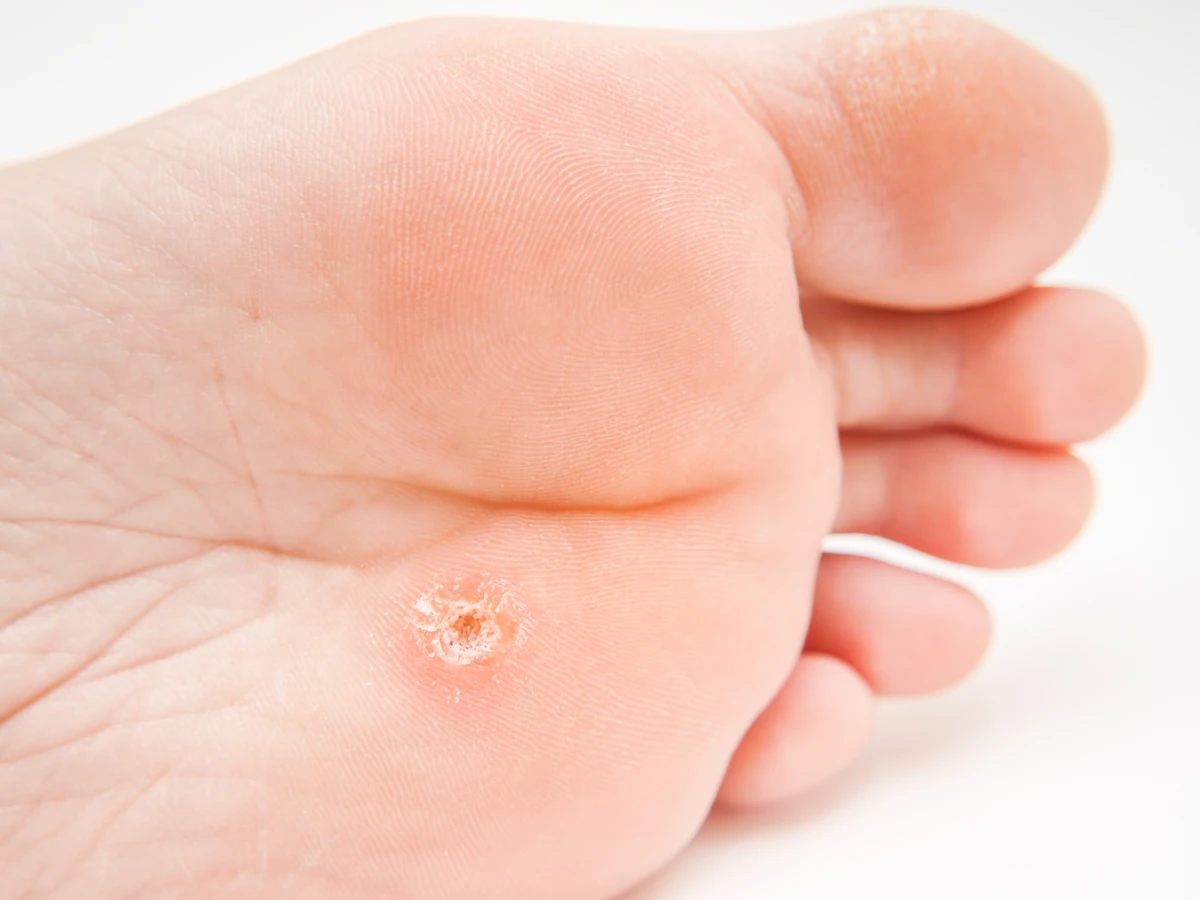
Brodawki podeszwowe, nazywane potocznie kurzajkami stóp, to kolejna częsta odmiana. Wywołane przez te same typy HPV co brodawki zwykłe, lokalizują się jednak na podeszwach stóp. Ich wygląd jest często inny – są bardziej płaskie i mogą być pokryte zrogowaciałą skórą, co sprawia, że bywają mylone z odciskami. Ból podczas chodzenia jest charakterystycznym objawem tych zmian. Wirusy łatwo wnikają w skórę stóp w miejscach jej uszkodzenia, na przykład przez pęknięcia czy otarcia.
Brodawki płaskie są mniejsze, gładkie i lekko wypukłe. Często pojawiają się w skupiskach, zwłaszcza na twarzy, szyi, przedramionach i nogach. Mają kolor skóry i mogą być trudniejsze do zauważenia niż inne typy brodawek. Brodawki nitkowate, które są długimi, cienkimi naroślami, najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu. Są one wywoływane przez specyficzne typy HPV i mogą być bardziej uciążliwe ze względu na swoje położenie.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i może ustąpić samoistnie, istnieją sytuacje, w których konsultacja z lekarzem jest wskazana, a nawet konieczna. Wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i rozprzestrzenianiu się infekcji. Jeśli kurzajka jest bolesna, powoduje dyskomfort lub utrudnia codzienne funkcjonowanie, należy skonsultować się z lekarzem. Dotyczy to zwłaszcza brodawek podeszwowych, które mogą powodować znaczący ból podczas chodzenia.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek w okolicach narządów płciowych lub odbytu. Zmiany te mogą być wywoływane przez typy HPV o wysokim potencjale onkogennym i wymagają pilnej konsultacji lekarskiej, nawet jeśli nie wykazują innych objawów. Lekarz pomoże ustalić rodzaj wirusa i zaleci odpowiednie postępowanie, które może obejmować leczenie farmakologiczne lub zabiegowe.
Należy również zgłosić się do lekarza, jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozrastają, krwawią, zmieniają kolor lub kształt, albo gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach. Szczególną grupą pacjentów, którzy powinni być pod stałą opieką medyczną w przypadku kurzajek, są osoby z obniżoną odpornością, np. po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci w trakcie chemioterapii. U tych osób infekcje HPV mogą przebiegać ciężej i wymagać specjalistycznego podejścia.
Jakie są możliwości leczenia kurzajek dostępnych w aptece
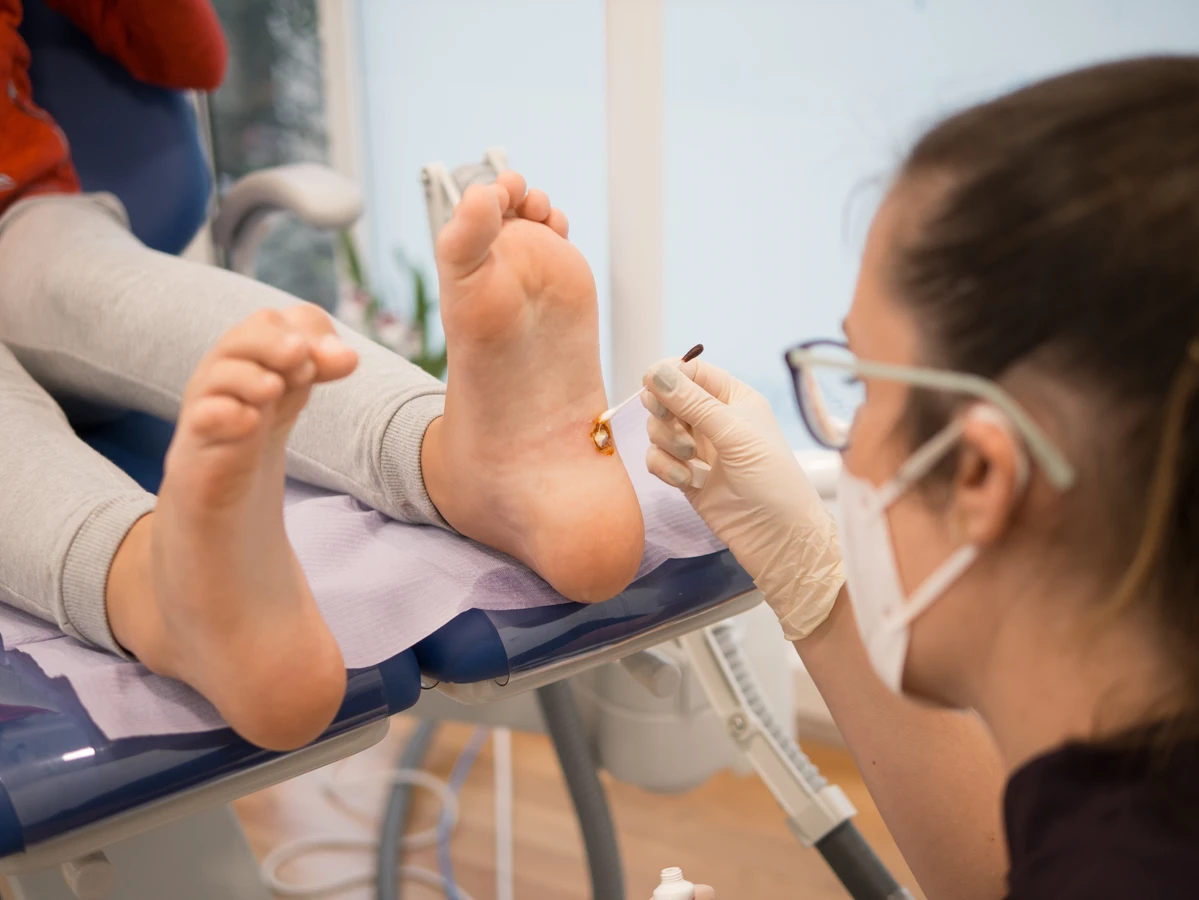
W aptekach dostępnych jest wiele preparatów do samodzielnego leczenia kurzajek, które mogą być skuteczne w przypadku łagodnych zmian. Podstawą działania większości tych środków jest usuwanie lub niszczenie zainfekowanych komórek naskórka. Jedną z najpopularniejszych metod jest stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, zmiękczając i złuszczając zrogowaciały naskórek, co stopniowo usuwa brodawkę.
Inną grupą preparatów są te oparte na metodzie wymrażania, czyli kriodestrukcji. Wykorzystują one substancje o bardzo niskiej temperaturze, najczęściej mieszaninę dimetyloeteru i propanu, które po aplikacji na kurzajkę powodują jej zamrożenie i zniszczenie. Po zamrożeniu tworzy się pęcherz, a następnie martwa tkanka odpada, odsłaniając zdrową skórę. Metoda ta jest stosunkowo szybka, ale może wymagać kilku powtórzeń.
Dostępne są również preparaty oparte na działaniu innych substancji chemicznych, takich jak np. podofilotoksyna czy trichlooctowy kwas. Warto jednak pamiętać, że preparaty te są silnie działające i mogą powodować podrażnienia lub uszkodzenia zdrowej skóry wokół kurzajki, dlatego ich stosowanie wymaga dużej precyzji i ostrożności. Przed zastosowaniem jakiegokolwiek preparatu dostępnego bez recepty, zawsze warto zapoznać się z ulotką informacyjną i w razie wątpliwości skonsultować się z farmaceutą lub lekarzem, zwłaszcza jeśli chodzi o leczenie dzieci lub osób z problemami skórnymi.
„`